ആരോഗ്യത്തിലെ ലിംഗ അസമത്വം

ലോക ഹെൽത്ത് അസംബ്ലിയുടെ 1948-ൽ നൽകിയ നിർവചനപ്രകാരം രോഗ, വൈകല്യരാഹിത്യമുള്ള അവസ്ഥ മാത്രമല്ല, സമ്പൂർണ്ണ ശാരീരിക, മാനസിക, സാമൂഹ്യ സുസ്ഥിതി (well being) കൂടി ആണു ആരോഗ്യം. [1] ലോക വികസന റിപ്പോർട്ട് (2012) കണ്ടെത്തിയത് പ്രകാരം ഒരു വ്യക്തി സമൂഹത്തിൽ അർഹതപ്പെട്ട സ്ഥാനത്ത് എത്തുന്നതിനെ സ്വാധീനിക്കുന്ന പ്രധാനപ്പെട്ട രണ്ട് ഘടകങ്ങളിൽ ഒന്നാണ് ആരോഗ്യം. വിദ്യാഭ്യാസം തൊഴിൽ പങ്കാളിത്തം തുടങ്ങിയ മേഖലകളിൽ ലിംഗനീതി ഉറപ്പുവരുത്തുന്നതിൽ മുന്നേറാൻ കഴിഞ്ഞിട്ടുണ്ടെങ്കിലും ആരോഗ്യപരമായ അസമത്വം സ്ത്രീകൾക്കും പുരുഷന്മാർക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും ഇടയിൽ ഇന്നും നിലനിൽക്കുന്നു.[2] പുരുഷനും സ്ത്രീയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളും ആരോഗ്യ കാര്യങ്ങളിൽ അസമത്വം അനുഭവിക്കുന്നുണ്ടെങ്കിലും, സ്ത്രീകളും പെൺകുട്ടികളും ട്രാൻസ് ജെൻഡറുകളുമാണ് ഭൂരിഭാഗം ആരോഗ്യപരമായ അസമത്വങ്ങളുടെയും ഇര. സാംസ്കാരികവും ആചാരപരവുമായ കാരണങ്ങൾ കൊണ്ട് സ്ത്രീകളും ലൈംഗിക ന്യൂനപക്ഷങ്ങളും അപമാനകരമായ പെരുമാറ്റത്തിനും പീഡനത്തിനും ഇരയാകാൻ സാദ്ധ്യത കൂടുതലാണ്. ഇത് മൂലം രോഗവും അകാലത്തിലുള്ള മരണവും സ്ത്രീകളിലും ട്രാൻസ് ജെൻഡറുകളിലും സാധാരണമാണ്. വിദ്യാഭ്യാസം, കൂലി കിട്ടുന്ന തൊഴിൽ തുടങ്ങി മെച്ചപ്പെട്ട ചികിത്സാ സൗകര്യങ്ങൾ തേടുന്നതിന് സഹായിക്കുന്ന അവസരങ്ങൾ നേടുന്ന കാര്യത്തിലും സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും വിവേചനം അനുഭവിക്കുന്നു.[3] പൊതുജനാരോഗ്യവുമായി ബന്ധപ്പെട്ട MPH (Master of Public Health) പോലെയുള്ള കോഴ്സുകളിൽ ലിംഗ അസമത്വവുമായി ബന്ധപ്പെട്ട പ്രശ്നങ്ങളെ (Gender Issues) പറ്റി ആഴത്തിൽ പഠിപ്പിക്കുന്നുണ്ട്.
| ലേഖന പരമ്പരയുടെ ഭാഗം |
| സ്ത്രീ സമത്വവാദം |
|---|
ആരോഗ്യ അസമത്വത്തിന്റെ നിർവചനം[തിരുത്തുക]
ആരോഗ്യ സേവനങ്ങൾ കിട്ടുന്നതിൽ വിവിധ വിഭാഗം ആളുകളിൽ നിലനിൽക്കുന്ന ഒഴിവാക്കാവുന്നതും അനാവശ്യവും അന്യായവും നീതിയുക്തമല്ലാത്തതുമായ വ്യത്യാസം എന്നാണ് ലോകാരോഗ്യസംഘടന ആരോഗ്യ അസമത്വത്തെ നിർവചിക്കുന്നത്. [4] ആരോഗ്യ അസമത്വം നിലനിൽക്കുന്നതുകൊണ്ട് തന്നെ ലോകത്തിന്റെ പലഭാഗങ്ങളിലും ആരോഗ്യകാര്യത്തിൽ നീതിയുക്തമായ അവസ്ഥ നിലനിൽക്കുന്നില്ല. ഓരോ വ്യക്തിക്കും ആരോഗ്യത്തിന്റെ കാര്യത്തിൽ പരമാവധി സാദ്ധ്യമായ സൗഖ്യത്തിലേക്ക് എത്താൻ കഴിയുമാറ് തടസ്സങ്ങളില്ലാതിരിക്കുക എന്നതാണ് ആരോഗ്യസമത്വം എന്നതുകൊണ്ട് ഉദ്ദേശിക്കുന്നത്. സാമൂഹ്യ സാമ്പത്തിക അധികാരശ്രേണിയിൽ വിവിധ തലങ്ങളിൽ നിൽക്കുന്ന ആളുകൾ തമ്മിൽ ആരോഗ്യ നിലയിലുള്ള വ്യത്യാസങ്ങളാണ് ആരോഗ്യ അസമത്വം എന്നതുകൊണ്ട് വിവക്ഷിക്കുന്നത്. [5]
ലിംഗഭേദം അടിസ്ഥാനമാക്കിയുള്ള വിവേചനം[തിരുത്തുക]
സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും എതിരായ വിവേചനം[തിരുത്തുക]
വിവേചനം നിലനിൽക്കുന്ന സ്ഥലങ്ങളിൽ പലയിടത്തും സാംസ്കാരിക കീഴ് വഴക്കങ്ങളും നിയമവിധികളും സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും എതിരായ അടിച്ചമർത്തലും അരികുവൽക്കരണവും ശാശ്വതവൽക്കരിക്കുന്നുണ്ട്. ഈ അസമത്വത്തിന്റെ ഫലമായി സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും എളുപ്പത്തിൽ രോഗങ്ങൾക്കടിപ്പെടാവുന്ന നിലയിലേക്ക് പോവുക മാത്രമല്ല, ചികിത്സാസംവിധാനങ്ങളെ സമീപിക്കാനുള്ള കഴിവും നിയന്ത്രണവും പുരുഷന്മാരേക്കാൾ കുറയുന്ന അവസ്ഥ സംജാതമാകുന്നു. ഉദാഹരണത്തിന് പുരുഷമേധാവിത്വം നിലനിൽക്കുന്ന സമൂഹങ്ങളിൽ സ്ത്രീകൾക്കും ലൈംഗിക ന്യൂനപക്ഷങ്ങൾക്കും തൃതീയ തലത്തിലുള്ള വിദ്യാഭ്യാസവും തൊഴിലെടുക്കാനുള്ള അനുമതിയും ലിംഗവിവേചനത്തിന്റെ ഫലമായി നിഷേധിക്കപ്പെടുന്നു. തത്ഫലമായി സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകളും ജനനസമയത്തുള്ള പ്രതീക്ഷിതായുസ്സും, പോഷണപരമായ സുസ്ഥിതിയും, പകർച്ചവ്യാധികൾക്കെതിരെയുള്ള പ്രതിരോധശേഷിയും, ജീവിതശൈലീ രോഗങ്ങളെ ചെറുക്കുന്നതിനുള്ള ശേഷിയും പുരുഷന്മാരേക്കാൾ പൊതുവിൽ കുറവാണ്.[6][7]
പുരുഷന്മാർക്കുള്ള പ്രതികൂല സാഹചര്യങ്ങൾ[തിരുത്തുക]
ആഗോളതലത്തിൽ ഭൂരിഭാഗം ആരോഗ്യ അസമത്വങ്ങളും സ്ത്രീകൾക്കെതിരായതാണെങ്കിലും പുരുഷന്മാർക്കെതിരായി വരുന്ന ചില സാഹചര്യങ്ങളും ഉണ്ട്. ഇത്തരം ഒരു സാഹചര്യമാണ് പുരുഷന്മാർ പ്രത്യക്ഷത്തിൽ ഇരയാക്കപ്പെടുന്ന സായുധ സംഘട്ടനങ്ങൾ. പതിമൂന്ന് രാജ്യങ്ങളിലെ 1955 മുതൽ 2002 വരെയുള്ള സംഘർഷാവസ്ഥകളെ അടിസ്ഥാനമാക്കിയുള്ള പഠനത്തിൽ യുദ്ധത്തിൽ മരണപ്പെടുന്നത് 81% പുരുഷന്മാരാണെന്ന് കണ്ടെത്തിയിട്ടുണ്ട്. സായുധ സംഘർഷം അല്ലാതെ തന്നെ മയക്കുമരുന്ന് കടത്തുകാരുടെ നിയന്ത്രണത്തിലുള്ള പ്രദേശങ്ങൾ പോലെ ഉയർന്ന തോതിൽ അക്രമ സംഭവങ്ങൾ ഉള്ള മേഖലകളിലും പുരുഷന്മാരുടെ മരണനിരക്ക് കൂടുതലാണ്. പൗരുഷത്തെ അക്രമാസക്തവും ഏറ്റുമുട്ടുന്നതിൽ ഔത്സുക്യമുള്ളതുമായ പെരുമാറ്റ രീതികളുമായി ബന്ധിപ്പിക്കുന്ന സാമൂഹ്യ വിശ്വാസങ്ങളിൽ നിന്നാണ് ഇത് ഉണ്ടാകുന്നത്. [8] സാമ്പത്തിക സാഹചര്യങ്ങളിൽ പെട്ടെന്ന് അടിമുടി മാറ്റം വരുന്നതും ചില സബ്സിഡികളും ഭക്ഷണസൗജന്യങ്ങളും ഉൾപ്പെടെയുള്ള സാമൂഹ്യ സുരക്ഷാ വല ഇല്ലാതാകുന്നതും പുരുഷന്മാരിലെ ഉയർന്ന മദ്യാസക്തിക്കും മാനസിക സമ്മർദ്ദത്തിനും കാരണമാകുന്നു. ഇത് ഉയർന്ന മരണനിരക്കിനും കാരണമാകുന്നു. ഇത്തരം സാഹചര്യങ്ങളിൽ കണക്കാക്കുന്ന കുടുംബത്തെ സംരക്ഷിക്കുക എന്ന, പുരുഷന്റെ ചുമതലയായി പുരുഷമേധാവിത്ത സമൂഹങ്ങൾ കണക്കാക്കുന്ന കാര്യം നിർവഹിക്കാൻ പ്രയാസപ്പെടേണ്ടി വരുന്നു. പൗരുഷത്തിന്റെ അന്തസ്സത്ത എന്നു കരുതപ്പെടുന്ന ഈ ചുമതലയിൽ പരാജയപ്പെടുന്നതാണ് മാനസിക സംഘർഷങ്ങളിലേക്കും മദ്യാസക്തിയിലേക്കും നയിക്കുന്നത്. [9] ജലദോഷം ബാധിച്ച രോഗികളുടെ പുനരവലോകനത്തിൽ, പുരുഷന്മാരുടെ രോഗവിവരങ്ങളെ ഡോക്ടർമാർ കുറച്ചു കാണുകയും സ്ത്രീകളുടെ രോഗാവസ്ഥകളെ പുരുഷന്മാരുടേതിനേക്കാൾ ഗൗരവമായി കാണുകയും ചെയ്യുന്നു എന്നു കണ്ടെത്തിയിട്ടുണ്ട്. [10] വിശ്വസനീയമായ രേഖകൾ ലഭ്യമായിട്ടുള്ള എല്ലാ രാജ്യങ്ങളിലും, എല്ലാ പ്രായ വിഭാഗങ്ങളിലും സ്ത്രീകൾ പുരുഷന്മാരെക്കാൾ കൂടുതൽ കാലം ജീവിച്ചിരിക്കുന്നു. [11] വികസിത രാജ്യങ്ങളിൽ പ്രതീക്ഷിതായുസ്സ് പോലുള്ള ആരോഗ്യ സൂചകങ്ങൾ പുരുഷന്മാരിൽ സ്ത്രീകളെ അപേക്ഷിച്ച് വഷളായിരിക്കുന്നതായിക്കാണാം.
ആരോഗ്യത്തിലെ ലിംഗവിവേചനത്തിന്റെ വിവിധ രൂപങ്ങൾ[തിരുത്തുക]
സ്ത്രീ-പുരുഷ അനുപാതം[തിരുത്തുക]
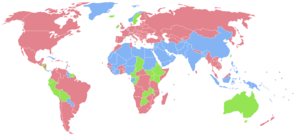
| പുരുഷന്മാരെക്കാൾ സ്ത്രീകൾ ഉള്ള രാജ്യങ്ങൾ Countries with the same number of males and females. സ്ത്രീപുരുഷ അനുപാതം തുല്യമായിട്ടുള്ള രാജ്യങ്ങൾ Countries with more males than females. സ്ത്രീകളേക്കാൾ കൂടുതൽ പുരുഷന്മാരുള്ള രാജ്യങ്ങൾ No data വിവരങ്ങൾ ലഭ്യമല്ല |
ജനനസമയത്ത് ആൺകുഞ്ഞുങ്ങൾ പെൺകുഞ്ഞുങ്ങളേക്കാൾ 100 ന് 105 മുതൽ 106 വരെ എന്നതോതിൽ മുന്നിട്ടു നിൽക്കുന്നു. എന്നിരുന്നാലും ഗർഭം ധരിച്ചതിനു ശേഷം ജീവശാസ്ത്രപരമായി സ്ത്രീകൾക്ക് പുരുഷന്മാരുടെ മേൽ മേൽക്കയ്യുണ്ട്. സ്ത്രീകൾക്കും പുരുഷന്മാർക്കും ഒരേ നിലവാരത്തിലുള്ള പോഷണം, വൈദ്യസേവനം, പൊതു ആരോഗ്യ സംരക്ഷണം എന്നിവ കിട്ടുന്ന സാഹചര്യത്തിൽ സ്ത്രീകൾ പുരുഷന്മാരേക്കാൾ കൂടുതൽ കാലം ജീവിക്കും എന്നാണ് പഠനങ്ങൾ കാണിക്കുന്നത്.[12] സ്ത്രീകൾ പൊതുവിൽ രോഗപ്രതിരോധ ശേഷിയുള്ളവരും അവശതയുണ്ടാക്കുന്ന ജനിതകരോഗങ്ങൾ ബാധിക്കാൻ സാദ്ധ്യത കുറഞ്ഞവരുമാണെന്നതാണ് ഇതിനു കാരണം. [13] ഒരേ ആരോഗ്യ പരിചരണം ലഭ്യമാക്കിയാൽ അതിജീവിക്കാനുള്ള ശേഷി സ്ത്രീകൾക്ക് പുരുഷന്മാരെ അപേക്ഷിച്ച് കൂടുതലാണെന്ന് ഗവേഷണങ്ങൾ തെളിയിക്കുന്നുണ്ട്. എന്നിട്ടും വികസ്വര പ്രദേശങ്ങളായ ദക്ഷിണേഷ്യ, പശ്ചിമേഷ്യ, ചൈന എന്നിവിടങ്ങളിൽ സ്ത്രീ-പുരുഷ അനുപാതം 0.94 മോ അതിൽ താഴെയോ മാത്രമോ ആണ്. അമർത്യസെൻ സ്വാഭാവിക അനുപാതത്തിൽ നിന്നുള്ള ഈ വ്യതിയാനത്തെ സ്ത്രീകൾ അപ്രത്യക്ഷരാകുന്ന പ്രതിഭാസം എന്നാണ് വിവരിച്ചിരിക്കുന്നത്. ഇന്ത്യയിലും ചൈനയിലുമായി 15 ലക്ഷം സ്ത്രീകൾ പ്രതിവർഷം ഇങ്ങനെ അപ്രത്യക്ഷരാകുന്നു എന്നാണ് 2012 ലെ ലോക വികസന റിപ്പോർട്ട് പറയുന്നത്.
സ്ത്രീകളുടെ മരണ നിരക്ക്[തിരുത്തുക]
പല വികസ്വര പ്രദേശങ്ങളിലും സ്ത്രീകളുടെ മരണനിരക്ക് ഉയർന്നതാണ്.[14] മാതൃമരണം, എച്ച്.ഐ.വി./എയ്ഡ്സ് എന്നിവ ഒട്ടേറെ മരണങ്ങൾക്ക് കാരണമാകുന്നു. ഉയർന്ന വരുമാനമുള്ള രാജ്യങ്ങളിൽ 1900 മാതൃ മരണങ്ങൾ മാത്രമാണ് 2008 ഇൽ രേഖപ്പെടുത്തിയതെങ്കിൽ, ഇന്ത്യയിലും സബ് സഹാറൻ ആഫ്രിക്കൻ രാജ്യങ്ങളിലും കൂടി 266000 മരണങ്ങൾ ഗർഭവുമായി ബന്ധപ്പെട്ട കാരണങ്ങളാൽ സംഭവിക്കുകയുണ്ടായി. സോമാലിയയിലും ഛാഡിലും 14 ഇൽ ഒരു സ്ത്രീ പ്രസവവുമായി ബന്ധപ്പെട്ട കാരണങ്ങളാൽമരണമടയുന്നു. ഇത് കൂടാതെ എച്ച്.ഐ.വി/എയ്ഡ്സ് എപ്പിഡെമിക് സ്ത്രീകളുടെ മരണ നിരക്ക് ഗണ്യമായ തോതിൽ വർദ്ധിക്കാൻ ഇടയാക്കുന്നു. ആകെ എച്ച്.ഐ.വി. രോഗാണുബാധകളിൽ 60% സ്ത്രീകൾ ആയിരിക്കുന്ന സബ്-സഹാറൻ ആഫ്രിക്കൻ രാജ്യങ്ങളിൽ ഇത് തികച്ചും ശരിയാണ്.[15]
ആരോഗ്യപരിണാമം[തിരുത്തുക]
രോഗബാധയ്ക്കുള്ള സാദ്ധ്യത കൂടുതലാണെന്നത് മുതൽ ഉയർന്ന മരണനിരക്കുകൾ വരെയുള്ള പല കാരണങ്ങളാലും സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും പുരുഷന്മാരെക്കാൾ ആരോഗ്യ സ്ഥിതിയിൽ പിന്നോക്കമാണ്. റെയ്ച്ചൽ സ്നോയുടെ പോപ്പുലേഷൻ സ്റ്റഡീസ് സെന്റർ റിസർച്ച് റിപ്പോർട്ടിൽ സ്ത്രീകളിലും പുരുഷന്മാരിലും അവശതമൂലം നഷ്ടമാകുന്ന ജീവിതവർഷങ്ങളെ(Disability-Adjusted Life Years: DALY-ഡാലി) താരതമ്യം ചെയ്യുന്നുണ്ട്. ആഗോള തലത്തിൽ ലൈംഗിക ബന്ധത്തിലൂടെ പകരുന്ന രോഗങ്ങളായ ഗൊണോറിയയും ക്ലാമിഡിയയും പോലുള്ള രോഗങ്ങൾ മൂലം സ്ത്രീകൾക്ക് നഷ്ടമാകുന്ന ഡാലി പുരുഷന്മാരെ അപേക്ഷിച്ച് പത്ത് മടങ്ങാണ്. [16] പോഷണക്കുറവുമായി ബന്ധപ്പെട്ട രോഗങ്ങളായ ഇരുമ്പു സത്തിൻറെ കുറവുമൂലമുള്ള രക്തക്കുറവ് മുതലായവയുടെ സ്ത്രീകളുടെയും പുരുഷന്മാരുടെയും ഡാലി അനുപാതം പൊതുവിൽ 1.5 നോട് അടുത്താണ്. ഇത് സൂചിപ്പിക്കുന്നത് സ്ത്രീകൾ പോഷണക്കുറവ് സ്ത്രീകളെ കൂടുതൽ ബാധിക്കുന്നു എന്നാണ്. മാനസിക രോഗങ്ങളുടെ കാര്യത്തിൽ, പുരുഷന്മാരെ അപേക്ഷിച്ച് വിഷാദരോഗത്തിൻറെ രോഗനിർണയത്തിനുള്ള സാദ്ധ്യത സ്ത്രീകൾക്ക് രണ്ടോ മൂന്നോ മടങ്ങ്അധികമാണ്.[17] ആത്മഹത്യാ നിരക്കുകളുടെ കാര്യത്തിൽ ഇറാനിൽ ആത്മഹത്യ ചെയ്യുകയോ ശ്രമിക്കുകയോ ചെയ്ത 80% പേരും സ്ത്രീകളാണ്.[18]
സാമൂഹ്യവും നിയമപരവുമായ ലിംഗതുല്യത നിലനിൽക്കുന്ന വികസിത രാജ്യങ്ങളിൽ ആകമാനമുള്ള ആരോഗ്യ പരിണാമം പുരുഷന്മാർക്ക് പ്രതികൂലമാകാവുന്നതാണ്. ഉദാഹരണത്തിന്, അമേരിക്കയിൽ പുരുഷന്മാരുടെ പ്രതീക്ഷിതായുസ്സ് 2001 ൽ സ്ത്രീകളെ അപേക്ഷിച്ച് 5 വർഷം കുറവായിരുന്നു.(1920 ഇൽ ഈ വ്യത്യാസം 1 വർഷം മാത്രമായിരുന്നു) 10 പ്രധാന മരണകാരണങ്ങളിൽ എല്ലാത്തിലും, പ്രത്യേകിച്ച് ഹൃദ്രോഗവും പക്ഷാഘാതവും പുരുഷന്മാരെ കൂടുതലായി ബാധിക്കുന്നു.[19] പുരുഷന്മാർ ആത്മഹത്യമൂലം മരിക്കുന്നത് കൂടുതലാണ്. സ്ത്രീകളിൽ ആത്മഹത്യാ ചിന്തകൾ പുരുഷന്മാരെ അപേക്ഷിച്ച് കൂടുതലാണെങ്കിലും ആത്മഹത്യാശ്രമങ്ങളുടെ കാര്യത്തിൽ സ്ത്രീകളും പുരുഷന്മാരും തുല്യമാണ്. വികാരങ്ങൾ പ്രകടിപ്പിക്കുന്നതിലുള്ള ലിംഗവ്യത്യാസം മൂലം പുരുഷന്മാരിൽ വിഷാദരോഗം രോഗനിർണയം ചെയ്യാതിരിക്കാനുള്ള സാദ്ധ്യത കൂടുതലുണ്ട് [20] അമേരിക്കൻ പുരുഷന്മാർ മദ്യപാനം, പുകവലി, അപകടകരമായ പ്രവർത്തികളിൽ ഏർപ്പെടുക, വൈദ്യസഹായം തേടുന്നത് താമസിപ്പിക്കുക എന്നിവ ചെയ്യുന്നതിന് സാദ്ധ്യത കൂടുതലാണ്.[21]
176 രാജ്യങ്ങളിൽ സ്ത്രീകൾക്ക് പുരുഷന്മാരെക്കാൾ കൂടുതൽ ആയുസ്സുണ്ട്. 38 രാജ്യങ്ങളിൽ നിന്നുള്ള ഡാറ്റ കാണിക്കുന്നത് ജനനസമയത്തും 50 വയസ്സിലും സ്ത്രീകൾക്ക് പുരുഷന്മാരെക്കാൾ ഉയർന്ന പ്രതീക്ഷിതായുസ്സ് ഉണ്ടെന്നാണ്. എങ്കിലും പുരുഷന്മാരെ അപേക്ഷിച്ച് രോഗം മൂലം കഷ്ടപ്പെടാനും തൊഴിൽദിനങ്ങൾ നഷ്ടപ്പെടാനുമുള്ള സാദ്ധ്യത സ്ത്രീകൾക്ക് കൂടുതലാണ്. മരണനിരക്ക്-രോഗാതുരതാ വിരോധാഭാസം [22] എന്നറിയപ്പെടുന്ന ഈ അവസ്ഥ ശാരീരികമെന്നതിനെക്കാൾ സ്ത്രീകൾ അനുഭവിക്കുന്ന മാനസികമായ ദുരിതത്തിൻറെ ഫലമായി ഉണ്ടാകുന്നതാണ്. [23]
ആരോഗ്യസേവനത്തിൻറെ പ്രാപ്യത[തിരുത്തുക]
പുരുഷന്മാരെ അപേക്ഷിച്ച് സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും ആരോഗ്യസേവനത്തിൻറെ പ്രാപ്യത കുറവാണ്. ആഫ്രിക്കയുടെ ചില ഭാഗങ്ങളിൽ മലേറിയ ചികിത്സ ലഭ്യമല്ലാതിരിക്കുന്നതിനു പുറമെ ഗർഭകാലത്ത് ആനോഫിലിസ് കൊതുകിൽ നിന്ന് സംരക്ഷണം നേടുന്നതിനുള്ള വിഭവങ്ങളുടെ പ്രാപ്യതയും സ്ത്രീകൾക്കിടയിൽ കുറവാണ്. ഇതിൻറെ ഫലമായി കുറഞ്ഞ മലേറിയ പരക്കാനുള്ള സാദ്ധ്യത കുറഞ്ഞ പ്രദേശങ്ങളിൽ ജീവിക്കുന്ന ഗർഭിണികൾ ഇതേ പ്രദേശത്തുള്ള പുരുഷന്മാരെ അപേക്ഷിച്ച് മലേറിയ അണുബാധയ്ക്ക് രണ്ടോ മൂന്നോ ഇരട്ടി സാദ്ധ്യതയുള്ളവരാണ്.[24] സാംസ്കാരിക ചട്ടങ്ങളും സ്ത്രീകൾ പാലിക്കാൻ ബാദ്ധ്യസ്തരായ നിയമങ്ങളുമൊക്കെ ആരോഗ്യസേവന ലഭ്യതയിലെ ഈ അസമത്വം കൂടുതൽ സങ്കീർണമാക്കുന്നു. ഉദാഹരണത്തിന് ചില സമൂഹങ്ങളിൽ പുരുഷന്മാരുടെ അകമ്പടിയില്ലാതെ വീടിനു പുറത്തുപോകാൻ സ്ത്രീകൾക്ക് അനുമതിയില്ല. ഇത് ആരോഗ്യസേവനം അത്യാവശ്യമുള്ളപ്പോൾ അത് തേടുന്നതിൽ നിന്ന് സ്ത്രീകളെ വിലക്കുന്നു.
സ്ത്രീകളുടെ പദവിയും ശാക്തീകരണവുമൊക്കെ പോലെയുള്ള ലിംഗ ഘടകങ്ങൾ (വിദ്യാഭ്യാസം, തൊഴിൽ, അടുത്ത പങ്കാളി, പ്രത്യുല്പാദന ആരോഗ്യം) പ്രത്യുല്പാദന ആരോഗ്യ സംരക്ഷണ സംവിധാനങ്ങളുടെ പ്രാപ്യതയുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു.[25] കുടുംബാസൂത്രണം ഇന്നും സ്ത്രീകളുടെ ചുമതലയായാണ് കരുതപ്പെടുന്നത്. സ്ത്രീകളെ ഉന്നം വെക്കുന്ന പരിപാടികളും, ഗർഭനിരോധന ഉപാധികൾ തീരുമാനിക്കുന്നതിലുൾപ്പെടെ തീരുമാനമെടുക്കുന്നതിൽ പുരുഷാധിപത്യ നിലപാടുകൾ മേൽക്കൈ നേടുമ്പോഴും പുരുഷന്മാരുടെ പങ്കിനെ അവഗണിക്കുന്ന സമീപനവും കുടുംബാസൂത്രണത്തെയും പ്രത്യുല്പാദന ആരോഗ്യസംരക്ഷണ ലഭ്യതയെയും ഗണ്യമായ രീതിയിൽ ബാധിക്കുന്നു.[26] [27][28]
പ്രത്യുല്പാദന ആരോഗ്യസംരക്ഷണ പ്രാപ്യതയിൽ തുല്യത മെച്ചപ്പെടുത്തുന്നതിന് ആരോഗ്യ പരിപാടികളും ആരോഗ്യസേവന വിഭാഗങ്ങളും ലിംഗ അനീതികളും ആരോഗ്യസേവനത്തിനുള്ള തടസ്സങ്ങളും തിരിച്ചറിയുന്നതിന് വിശകലനങ്ങൾ നടത്തുകയും അവ ആരോഗ്യ പരിപാടികളെ എങ്ങനെ ബാധിക്കുമെന്ന് തിരിച്ചറിയുകയും വേണം. ഈ വിശകലനങ്ങൾ സ്ത്രീകളുടെയും പുരുഷന്മാരുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും വ്യത്യസ്ത ആവശ്യങ്ങളെ തൃപ്തിപ്പെടുത്തുന്ന തരത്തിൽ ആരോഗ്യപരിപാടികൾ എങ്ങനെ രൂപപ്പെടുത്താം, നടപ്പിലാക്കാം എന്നൊക്കെ തീരുമാനിക്കാൻ സഹായകമാകും.[29]
കാരണങ്ങൾ[തിരുത്തുക]
സാംസ്കാരിക ചട്ടങ്ങളും ആചാരങ്ങളും[തിരുത്തുക]
ആരോഗ്യത്തിലെ ലിംഗ അസമത്വം ഉണ്ടാകാനും നിലനിൽക്കാനും ഉള്ള കാരണങ്ങളിൽ പ്രധാനമാണ് സാംസ്കാരിക ചട്ടങ്ങളും ആചാരങ്ങളും. ഇവ പലപ്പോഴും സ്ത്രീകളുടെയും പുരുഷന്മാരുടെയും സമൂഹത്തിലെ കടമകളെയും അവരുടെ സമൂഹത്തിലെ പെരുമാറ്റത്തെയും സ്വാധീനിക്കുന്നു. സമൂഹത്തിൽ വ്യത്യസ്തമായി വില കല്പിക്കപ്പെടുന്ന ഈ ലിംഗപദവി ലിംഗ അസമത്വം സൃഷ്ടിക്കുകയും ക്രമാനുഗതമായി ഒരുവിഭാഗത്തെ ശാക്തീകരിക്കുകയും മറ്റേതിനെ അടിച്ചമർത്തുകയും ചെയ്യുന്നു. ലിംഗപദവിയിലുള്ള വ്യത്യാസവും ലിംഗ അസമത്വവും ആരോഗ്യപരിണാമത്തിലും ആരോഗ്യസേവന ലഭ്യതയിലും ഉള്ള അസമത്വത്തിലേക്ക് നയിക്കുന്നു. സാംസ്കാരിക ചട്ടങ്ങൾ എങ്ങനെ ലിംഗ അസമത്വത്തിലേക്ക് നയിക്കുന്നു എന്നതിന് ലോകാരോഗ്യസംഘടന തരുന്ന ഉദാഹരണങ്ങളിൽ ആവശ്യമായ ആരോഗ്യസേവനം നേടാൻ വിഘാതമാകുന്ന തരത്തിൽ സ്ത്രീകൾക്ക് ഒറ്റയ്ക്ക് യാത്രചെയ്യാൻ കഴിയാത്ത അവസ്ഥയും ഉൾപ്പെടുന്നു. ലൈംഗിക പങ്കാളിയെ ഗർഭനിരോധന ഉറ ഉപയോഗിക്കുന്നതിന് നിർബന്ധിക്കാൻ കഴിയാത്ത സാമൂഹ്യ അവസ്ഥ എച്ച്.ഐ.വി. ബാധിക്കാനുള്ള സാദ്ധ്യത പലമടങ്ങ് വർദ്ധിപ്പിക്കുന്നു.[30]
ആൺകുട്ടിക്ക് മുൻഗണന[തിരുത്തുക]
ആരോഗ്യത്തിലെ ലിംഗ അസമത്വത്തിനു ആക്കം കൂട്ടുന്ന സാംസ്കാരിക ചട്ടങ്ങളിൽ വളരെയധികം സ്ഥാപിക്കപ്പെട്ടിട്ടുള്ള ഒന്നാണ് ആൺകുട്ടിക്കുള്ള മുൻഗണന.[31][32] ഉദാഹരണത്തിൽ ഇന്ത്യയിലെ 2001 ലെ സെൻസസ് 100 ആൺകുട്ടികൾക്ക് 93 പെൺകുട്ടികൾ മാത്രമേ രേഖപ്പെടുത്തിയിട്ടുള്ളു. 100ന് 98 എന്ന 1961 ലെ കണക്കിൽ നിന്ന് കുത്തനെ ഇടിഞ്ഞാണ് ഈ നിലയിലെത്തിയിട്ടുള്ളത്. കാംഗ്രയും റോഹ്തക്കും പോലെയുള്ള പ്രദേശങ്ങളിൽ ഇത് 100:70 എന്ന നിലയിൽ താഴ്ന്നിട്ടാണ്. ഇതിനു പുറമെ, ചൈന പോലുള്ള ഏഷ്യൻ രാജ്യങ്ങളിലും സ്ത്രീ-പുരുഷ അനുപാതം വളരെ മോശമാണ്. ജനിക്കുന്നതിനു മുൻപ് ലിംഗനിർണയം നടത്താൻ സഹായിക്കുന്ന അൾട്രാസൌണ്ട് പോലുള്ള സാങ്കേതിക വിദ്യകൾ ചെലവു കുറഞ്ഞതും വ്യാപകവും ആയത് മൂലമാണ് 20 ആം നൂറ്റാണ്ടിൽ ജനിക്കാൻ അവസരം കിട്ടാത്ത പെൺകുട്ടികളുടെ എണ്ണം കൂടിക്കൊണ്ടിരിക്കുന്നത്. ആൺ മുൻഗണനയുള്ള ദമ്പതിമാർക്ക് ഗർഭസ്ഥശിശുവിന്റെ ലിംഗം നിർണയിച്ച് പെൺഭ്രൂണഹത്യ ചെയ്യാൻ ഉള്ള അവസരം കിട്ടുന്നു.[2]
ആൺ മുൻഗണന ജനനത്തിനു ശേഷം ആൺകുട്ടികൾക്കുള്ള പ്രത്യേക പരിഗണനയായി മാറുന്നു.[33] ഈ പ്രത്യേക പരിഗണനയോടെയുള്ള പരിചരണം ഭക്ഷണം കൊടുക്കുന്നതിലും, ശ്രദ്ധയിലും, വൈദ്യ സേവനം ലഭ്യമാക്കുന്നതിലും ഉള്ള വിവേചനമായിൽ പ്രത്യക്ഷമാകുന്നു.[34] കഴിഞ്ഞ 20 വർഷങ്ങളിലെ ഗാർഹിക സർവേകളിൽ നിന്നുള്ള വിവരങ്ങൾ സൂചിപ്പിക്കുന്നത് പെൺപ്രാതികൂല്യം ഈ കാലയളവിൽ സ്ഥിരമായി നിൽക്കുന്നു എന്നും നേപ്പാളും പാകിസ്താനും പോലുള്ള രാജ്യങ്ങൾ കൂടുതൽ വഷളായിട്ടുണ്ടെന്നുമാണ്.[2]
ചേലാകർമ്മം (പെൺജനനേന്ദ്രിയ ഛേദനം)[തിരുത്തുക]

ചേലാകർമ്മം പോലെ ഉള്ള അപകടകരമായ സാംസ്കാരിക ആചാരങ്ങൾ സ്ത്രീകൾക്കും പെൺകുട്ടികൾക്കും ആരോഗ്യ അപകടസാദ്ധ്യത കൂടി ഉണ്ടാക്കുന്നു. ബാഹ്യ ജനനേന്ദ്രിയഭാഗങ്ങൾ ഭാഗികമായോ പൂർണമായോ നീക്കം ചെയ്യപ്പെടുന്ന ചേലാകർമ്മത്തിന് കോടിക്കണക്കിന് സ്ത്രീകൾ വിധേയരാക്കപ്പെടുന്നു. 10നു മുകളിൽ പ്രായമുള്ള 92.5 കോടി സ്ത്രീകൾ ആഫ്രിക്കയിൽ ചേലാകർമത്തിന്റെ പ്രത്യാഘാതങ്ങൾ സഹിച്ചുകൊണ്ട് ജീവിക്കുന്നു. ഇതിൽ 12.5 കോടി 10നും 14നും ഇടയിൽ പ്രായമുള്ള പെൺകുട്ടികളാണ്. എല്ലാവർഷവും മൂന്നുകോടിയോളം പെൺകുട്ടികൾ ആഫ്രിക്കയിൽ ചേലാകർമത്തിന് വിധേയരാകുന്നു.[30]
അണുവിമുക്തമല്ലാത്ത ഉപകരണങ്ങളും രീതികളും ഉപയോഗിച്ച് പരമ്പരാഗതമായി ഈ തൊഴിൽ ചെയ്തു വന്നവർ ചെയ്യുന്നതു കൊണ്ടു തന്നെ ചേലാകർമത്തിന് ഉടനെയും പിന്നീടും ഉണ്ടാകുന്ന സങ്കീർണതകൾ ഉണ്ടാകാം.[35][36] ഉടൻ ഉണ്ടാകുന്ന സങ്കീർണതകളിൽ അമിത രക്തസ്രാവം, മൂത്രാശയ അണുബാധ, മുറിവിനുണ്ടാകുന്ന അണുബാധ, അണുവിമുക്തമല്ലാത്ത ഉപകരണങ്ങൾ ഉപയോഗിച്ചാൽ ഉണ്ടാകുന്ന ഹെപ്പാറ്റൈറ്റിസ്, എച്ച്.ഐ.വി. എന്നിവ ഉൾപെടുന്നു. [35] ദീർഘകാലാടിസ്ഥാനത്തിൽ, മൂത്രനാളിയേയും ജനനേന്ദ്രിയത്തെയും തടസ്സപ്പെടുത്തുകയോ തകരാറിലാക്കുകയോ ചെയ്യുമാറ് മുറിവിൽ തഴമ്പും കീലോയിഡും രൂപം കൊള്ളാം. എത്ര പെൺകുട്ടികളും സ്ത്രീകളും ചേലാകർമം മൂലം മരണമടയുന്നുണ്ട് എന്നതിന് കണക്കുകൾ പോലും ലഭ്യമല്ല.[37] ഗർഭകാലവും പ്രസവവും സങ്കീർണമാവാനും ചേലാകർമം കാരണമാകാം.[35] ലോകാരോഗ്യസംഘടനയുടെ 2006 ലെ ഒരു പഠനത്തിൽ ചേലാകർമം നടത്തിയിട്ടുള്ള സ്ത്രീകളിൽ നവജാതശിശു മരണനിരക്ക് കൂടുതലാണെന്ന് കാണുന്നു.[38]
മാനസിക ആഘാതങ്ങൾ സാംസ്കാരിക പരിസരവുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു. ചേലാകർമത്തിന് വിധേയരായ സ്ത്രീകൾ പരമ്പരാഗത വൃത്തങ്ങൾക്ക് പുറത്തുപോകുമ്പോൾ ചേലാകർമം നിർബന്ധമായ കാര്യമല്ല എന്നറിയുന്നത് വൈകാരിക പ്രശ്നങ്ങൾ ഉണ്ടാക്കുന്നു.[35]
ഹിംസയും അധിക്ഷേപവും[തിരുത്തുക]

പൊതുജനാരോഗ്യ പ്രശ്നങ്ങൾ ഉണ്ടാക്കാൻ പര്യാപ്തമാകും വിധം സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും എതിരായ അക്രമങ്ങൾ ആഗോളതരത്തിൽ പരക്കെ സംഭവിക്കുന്നു. ഇത് സാമൂഹ്യവും ലിംഗാധിഷ്ഠിതവുമായ പക്ഷപാതത്തിന്റെ ഫലമായി ഉണ്ടാകുന്നതാണ്.[39] വികസ്വര രാജ്യങ്ങളിൽ സമൂഹങ്ങൾ ഒരു പുരുഷാധിപത്യ ഘടനയായി പ്രവർത്തിക്കുകയും സ്ത്രീകളെ പുരുഷന് കീഴിൽ ഉള്ള വസ്തുക്കളായി കാണുകയും ചെയ്യുന്നു. സാമൂഹ്യ അധികാരക്രമത്തിലെ ഈ അസമത്വം സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും കുട്ടികളായിരിക്കുമ്പോഴും മുതിർന്ന ശേഷവും- പുരുഷന്മാരാൽ ശാരീരികവും വൈകാരികവും ലൈംഗികവുമായി അധിക്ഷേപിക്കപ്പെടാൻ ഇടയാക്കുന്നു. ഈ അധിക്ഷേപങ്ങൾ അതിക്രമങ്ങളുടെ രൂപം പ്രാപിക്കുന്നു. എല്ലാ ലിംഗങ്ങളിലും ഉള്ള കുട്ടികൾ ശാരീരിക അതിക്രമത്തിനും, ലൈംഗിക ചൂഷണത്തിനും ഇരയാകാറുണ്ടെങ്കിലും, ആൺകുട്ടികളേക്കാൾ പെൺകുട്ടികളും ട്രാൻസ് ജെൻഡറുകളും ലൈംഗികാതിക്രമത്തിന് ഇരയാവാൻ സാദ്ധ്യത വളരെ കൂടുതലാണെന്ന് പഠനങ്ങൾ തെളിയിക്കുന്നു. കുട്ടികൾക്കെതിരെ ഉള്ള അതിക്രമങ്ങളെക്കുറിച്ചുള്ള 2004 ലെ ഒരു പഠനത്തിൽ, സർവേചെയ്യപ്പെട്ടതിൽ 25.3% പെൺകുട്ടികൾ ഏതെങ്കിലും രൂപത്തിലുള്ള ലൈംഗിക അതിക്രമത്തിന് ഇരയായിട്ടുണ്ട്. ഇത് 8.7% എന്ന ലൈംഗികാതിക്രമത്തിന് ഇരയാകുന്ന ആൺകുട്ടികളുടെ ശതമാനത്തിന്റെ മൂന്നിരട്ടിയാണ്.[40]
സ്ത്രീകൾക്കെതിരായ ലൈംഗിക അതിക്രമങ്ങൾ ഉൾപ്പെടെയുള്ള ആക്രമണങ്ങൾ സായുധ സംഘർഷങ്ങൾ നിലനിൽക്കുന്ന മേഖലകളിൽ കൂടുതലായി റിപ്പോർട്ട് ചെയ്യപ്പെടുന്നുണ്ട്. ലോകമെമ്പാടും സാമൂഹ്യ അസ്ഥിരതയുടെ ആഘാതങ്ങൾ സ്ത്രീകളും പെൺകുട്ടികളും ട്രാൻസ് ജെൻഡറുകളും അനുഭവിക്കുന്നത്. ഇതുമൂലം നാടുവിടേണ്ടി വരുന്നവരും കഷ്ടപ്പെടുന്നവരുമായ കോടിക്കണക്കിന് ആളുകളിൽ 65% വും സ്ത്രീകളും പെൺകുട്ടികളുമാണ്. ശത്രുതയുള്ള വിഭാഗങ്ങൾ തമ്മിൽ പരസ്പരം വിരട്ടാനായി പ്രയോഗിക്കുന്ന യുദ്ധതന്ത്രങ്ങളുടെ ഫലമായിട്ടാണ് ഇങ്ങനെ സംഭവിക്കുന്നത്. അഭയാർഥി ക്യാമ്പുകളിൽ ജീവിക്കേണ്ടി വരുന്ന സ്ത്രീകളുടെയും പെൺകുട്ടികളുടെയും അവസ്ഥ വീണ്ടും അരക്ഷിതവും സുരക്ഷാ സേനകളുടെയും സായുധ അക്രമികളുടെയും ശത്രുക്കളുടെയും അതിക്രമത്തിനും ചൂഷണത്തിനും വഴങ്ങേണ്ടി വരുന്ന രീതിയിലും ആയി തുടരുന്നു.[41]
പെൺകുട്ടികളും മുതിർന്ന സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും നേരിടേണ്ടി വരുന്ന ലൈംഗികാതിക്രമങ്ങൾക്ക് ഉടനടിയുള്ളതും ദീർഘകാലസ്ഥായിയായതുമായ പ്രത്യാഘാതങ്ങളുണ്ടാകാം. ഇവ അസംഖ്യം ആരോഗ്യ പ്രശ്നങ്ങളിലേക്കു നയിക്കുന്നു. അവശതയുണ്ടാക്കുന്ന ശാരീരിക ക്ഷതങ്ങൾ, പ്രത്യുല്പാദന ആരോഗ്യപ്രശ്നങ്ങൾ, മയക്കുമരുന്നുകളുടെ ദുരുപയോഗം, മാനസികാഘാതം എന്നിവ ഇതിൽ പെടുന്നു. വിഷാദം, പിടിഎസ്ഡി, ഗുഹ്യരോഗങ്ങൾ, ആത്മഹത്യാപ്രവണത എന്നിവയും ഉണ്ടാകാം.[41]
അപ്രതീക്ഷിതമായ ഗർഭധാരണം, ഗർഭഛിദ്രം, നവജാതശിശുവിലും കുഞ്ഞുങ്ങളിലും ഉള്ള ആരോഗ്യപ്രശ്നങ്ങൾ, ലൈംഗികബന്ധത്തിലൂടെ പരക്കുന്ന എച്ച്.ഐ.വി. ഉൾപ്പെടെയുള്ള രോഗങ്ങൾ, മാനസികരോഗങ്ങൾ എന്നിവ അതിക്രമങ്ങൾക്കിരയായ സ്ത്രീകളിൽ അല്ലാത്തവരെക്കാൾ കൂടുതലായി കാണുന്നു. സമാധാനകാലങ്ങളിൽ സ്ത്രീകൾക്കും ലൈംഗിക ന്യൂനപക്ഷങ്ങൾക്കും എതിരായ അതിക്രമങ്ങൾ പരിചയമുള്ളവരോ അടുത്ത ബന്ധത്തിലുള്ളവരോ ആയ പുരുഷന്മാർ ആണ് നടത്തുന്നത്. 2000 മുതൽ 2003 വരെയുള്ള കാലയളവിൽ ലോകാരോഗ്യ സംഘടന പതിനൊന്ന് രാജ്യങ്ങളിൽ നടത്തിയ പഠനത്തിൽ കണ്ടെത്തിയത് രാജ്യങ്ങൾ അനുസരിച്ച് 15% മുതൽ71% വരെ സ്ത്രീകൾ ജീവിതകാലത്ത് ഭർത്താവിൽനിന്നോ പങ്കാളിയിൽ നിന്നോ ശാരീരികമോ ലൈംഗികമോ ആയ പീഡനം ഏറ്റുവാങ്ങുന്നു എന്നാണ്. ഇത് തൊട്ടു മുൻപിലെ വർഷത്തെ കണക്ക് എടുക്കുമ്പോൾ 4% മുതൽ 54%വരെ ആകുന്നു.[42] പങ്കാളിയുടെ അതിക്രമം മാരകമാവാം. ആസ്ത്രേലിയ, കാനഡ, ഇസ്രായേൽ, ദക്ഷിണാഫ്രിക്ക എന്നിവിടങ്ങളിലെ പഠനങ്ങൾ കാണിക്കുന്നത് സ്ത്രീകൾ കൊലചെയ്യപ്പെടുന്ന കേസുകളിൽ 40% മുതൽ 70% വരെ അടുത്ത പങ്കാളിയാണ് കൊലയാളിയെന്നാണ്.[43]
സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും എതിരായ മറ്റ് അതിക്രമങ്ങളിൽ അധികാരസ്ഥാനങ്ങളിൽ ഉള്ളവരിൽ നിന്നുള്ള ലൈംഗിക ഉപദ്രവം, ലൈംഗികത്തൊഴിലിനോ അടിമത്തൊഴിലിനോ വേണ്ടിയുള്ള മനുഷ്യക്കടത്ത്, നിർബന്ധ ബാലവിവാഹം, സ്ത്രീധനവുമായി ബന്ധപ്പെട്ട അതിക്രമങ്ങൾ എന്നിവ ഉൾപ്പെടുന്നു. പെൺശിശുക്കളെ കൊലചെയ്യുന്നതും അക്രമത്തിന്റെ ഫലമായി സ്ത്രീകൾ മരണമടയുന്നതും സ്ത്രീകൾക്കെതിരായ അതിക്രമത്തിന്റെ പാരമ്യമാണ്. പ്രശ്നത്തിന്റെ ഗൗരവത്തിന് ആനുപാതികമായി സ്ത്രീകളും ലൈംഗിക ന്യൂനപക്ഷങ്ങളും അതിക്രമങ്ങളെക്കുറിച്ച് പരാതിപ്പെടുകയോ സഹായം തേടുകയോ ചെയ്യാറില്ല. ഇതിന്റെ ഫലമായി സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും എതിരായ അതിക്രമങ്ങൾ വലിയ മാനവികവും അരോഗ്യപരിചരണപരവുമായ ആഘാതമുണ്ടാക്കുന്ന ഗുപ്തമായ പ്രശ്നമായി നിലനിൽക്കുന്നു.[39]
ദാരിദ്ര്യം[തിരുത്തുക]
ദാരിദ്ര്യം ആരോഗ്യത്തിലെ ലിംഗ അസമത്വം തുടർച്ചയായി നിലനിൽക്കുന്നതിനുള്ള മറ്റൊരു കാരണമാണ്. സമൂഹങ്ങളും കുടുംബങ്ങളും വിദ്യാഭ്യാസം, പോഷണം, സാമ്പത്തിക സ്ഥിരത, എന്നിവയിലൂടെ സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും മെച്ചപ്പെട്ട ആരോഗ്യം നേടുന്നതിനോട് യോജിക്കുമ്പോൾ പോലും ദാരിദ്ര്യം ഇതിന് തടസ്സമായി മാറുന്നു. പലപ്പോഴും സാമ്പത്തിക ഞെരുക്കം മൂലം തെരഞ്ഞെടുക്കപ്പെട്ട കുറച്ച് പേർക്ക് മാത്രമേ വിദ്യാഭ്യാസം, തൊഴിൽ തുടങ്ങി ആരോഗ്യത്തിൽ മെച്ചപ്പെട്ട ഫലങ്ങൾ ഉണ്ടാക്കാൻ സഹായിക്കുന്ന അവസരങ്ങൾ കിട്ടുന്നുള്ളൂ. സാംസ്കാരിക ശീലങ്ങൾ പുരുഷന്മാർക്ക് ഈ അവസരങ്ങൾ നേടുന്നതിൽ പ്രത്യേക പരിഗണന കൊടുക്കുന്നു. ഈ ആൺമുൻഗണന വീട്ടിലേക്കും സമൂഹത്തിലേക്കും ആദായം കിട്ടുന്നതിന് പുരുഷന്മാർക്ക് അവസരം കൊടുക്കുന്നതാണ് നല്ലതെന്ന ധാരണയിൽ നിന്ന് ഉണ്ടാകുന്നതാണ്. [44]
ആരോഗ്യ സംരക്ഷണ സംവിധാനം[തിരുത്തുക]
പ്രാഥമികമായി ആരോഗ്യം മെച്ചപ്പെടുത്തുന്നതിനും പൂർവസ്ഥിതിയിലാക്കുന്നതിനും നിലനിർത്തുന്നതിനു വേണ്ടിയുള്ള പ്രവർത്തനങ്ങളെ ലോകാരോഗ്യസംഘടന ആരോഗ്യസംവിധാനങ്ങൾ എന്ന് നിർവചിക്കുന്നു.[45] ആരോഗ്യസംവിധാനങ്ങൾക്ക് ഒരു ജനസഞ്ചയത്തിലെ വിവിധ വിഭാഗങ്ങളുടെ ആരോഗ്യത്തിനു മേലുള്ള പ്രഭാവത്തെ ആരോഗ്യസംവിധാനങ്ങൾക്ക് പുറത്തുള്ള ഘടകങ്ങളും സ്വാധീനിക്കുന്നുണ്ട്. സാമൂഹ്യവും സാംസ്കാരികവും സാമ്പത്തികവുമായ ഘടന ആരോഗ്യസംവിധാനങ്ങളെ സ്വാധീനിക്കുന്നതുകൊണ്ടാണിത്. ആരോഗ്യസംവിധാനങ്ങൾ ആരോഗ്യസേവനത്തിൻറെ സംഘാടകർ മാത്രമല്ല, കൂടുതൽ വിശാലമായ സാമൂഹ്യ ശീലങ്ങളുടെയും മൂല്യങ്ങളുടെയും സംരക്ഷകർ കൂടിയാണെന്ന് വരുന്നു.[46]
പല രാജ്യങ്ങളിലെയും ആരോഗ്യസംവിധാനങ്ങൾ ലിംഗനീതിയോടെയുള്ള സേവനങ്ങൾ പ്രദാനം ചെയ്യുന്നതിൽ പരാജയപ്പെടുന്നതായി കണ്ടെത്തിയിട്ടുണ്ട്. പല ആരോഗ്യ സംവിധാനങ്ങളും സ്ത്രീകളുടെയും പുരുഷന്മാരുടെയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളുടെയും ആരോഗ്യ ആവശ്യങ്ങൾ വ്യത്യസ്തങ്ങളാണെന്നത് അവഗണിക്കുന്നതു മൂലമാണിങ്ങനെ സംഭവിക്കുന്നത്.[47] ആരോഗ്യ സംവിധാനങ്ങൾ സ്ത്രീകളെയും ട്രാൻസ് ജെന്ഡറുകളെയും വ്യക്തികൾ എന്നതിനെക്കാൾ വസ്തുവായി കാണുകയും സ്ത്രീകളുടെ ആരോഗ്യത്തിലുപരി മറ്റുപലകാരണങ്ങളാലും ആണ് ആരോഗ്യസേവനങ്ങൾ അവർക്കു കൊടുക്കുന്നത് എന്നു വരികയും ചെയ്യുന്നു.[47] പ്രത്യുല്പാദന ആരോഗ്യ സേവനങ്ങൾ ഗർഭധാരണശേഷി നിയന്ത്രിക്കുക എന്നതിൽ കവിഞ്ഞ് സ്ത്രീയുടെ സുസ്ഥിതിക്ക് വേണ്ടി ആവുന്നില്ല.[48] ആരോഗ്യ തൊഴിൽ സേനയുടെ ഭൂരിഭാഗവും സ്ത്രീകളാണെങ്കിലും തൊഴിൽ സാഹചര്യങ്ങൾ സ്ത്രീകൾക്കെതിരെ വിവേചനം കാട്ടുന്നതാണ്. സ്ത്രീകൾ ശിശുപരിചരണം, അതിക്രമത്തിൽ നിന്നുള്ള സംരക്ഷണം തുടങ്ങിയ അവരുടെ പ്രത്യേക ആവശ്യങ്ങൾ അവഗണിച്ചുകൊണ്ട് പുരുഷന്മാരുടെ തൊഴിൽ മാതൃക അനുകരിക്കാൻ നിർബന്ധിതരാവുകയാണ്.[49] ഇത് ആരോഗ്യസേവകരായ സ്ത്രീകളുടെ കഴിവും കാര്യപ്രാപ്തിയും രോഗീപരിചരണത്തിലേക്ക്; പ്രത്യേകിച്ച് സ്ത്രീ രോഗികളുടെ പരിചരണത്തിലേക്ക് ചുരുക്കുന്നു.[50][51]
ഘടനാപരമായ ലിംഗാടിസ്ഥാനത്തിലുള്ള അടിച്ചമർത്തൽ[തിരുത്തുക]
വരുമാനം, വിദ്യാഭ്യാസം, ആരോഗ്യരക്ഷ, പോഷണം, രാഷ്ട്രീയ അഭിപ്രായ സ്വാതന്ത്ര്യം എന്നിവയുടെ കാര്യത്തിലുള്ള ഘടനാപരമായ ലിംഗപദവി അസന്തുലിതത്വത്തിന് മോശം ആരോഗ്യവുമായും ആരോഗ്യസുസ്ഥിതി കുറയുന്നതുമായും ശക്തമായ ബന്ധമുണ്ട്. ഇത്തരം ഒട്ടേറെ മേഖലകളിലെ ഘടനാപരമായ ലിംഗവിവേചനങ്ങൾക്ക് സ്ത്രീകളുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും ആരോഗ്യസ്ഥിതിയുമായി പരോക്ഷമായ ബന്ധമുണ്ട്.ഉദാഹരണത്തിന് വികസിത രാജ്യങ്ങളിലെ സ്ത്രീകൾ ഔപചാരികമായ തൊഴിൽ കമ്പോളത്തിൽ പങ്കെടുക്കാൻ സാദ്ധ്യത കുറവാണ്. ഇതിന്റെ ഫലമായി, സ്ത്രീകൾക്ക് തൊഴിൽ സുരക്ഷിതത്വം, ആരോഗ്യസംരക്ഷണം ഉൾപ്പെടെയുള്ള സാമൂഹ്യസംരക്ഷണ സംവിധാനങ്ങൾ, എന്നിവ അപ്രാപ്യമാകുന്നു. കൂടാതെ ഔപചാരിക തൊഴിൽ സേനയ്ക്കുള്ളിൽ തന്നെ സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും അവരുടെ താഴ്ന്ന ലിംഗപദവിയുമായി ബന്ധപ്പെട്ട പ്രശ്നങ്ങളും പീഡനങ്ങളും നേരിടേണ്ടി വരുന്നു. വരുമാനമുള്ള തൊഴിലും ഗാർഹിക ജോലികളും സമതുലിതമായി കൊണ്ടുപോകുക എന്ന വെല്ലുവിളി കഠിനമായ തളർച്ച, രോഗാണുബാധകൾ, മാനസികാരോഗ്യ പ്രശ്നങ്ങൾ എന്നിവ സൃഷ്ടിക്കുകയും സ്ത്രീകളുടെയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളുടെയും ആരോഗ്യസ്ഥിതി പൊതുവിൽ മോശമാക്കുകയും ചെയ്യുന്നു.[52]
പാചകം, ജലശേഖരണം എന്നിവ പോലുള്ള ചുമതലകൾ സ്ത്രീകൾക്കുള്ള അപകട സാദ്ധ്യത കൂട്ടുന്നു. വേതനമില്ലാത്ത ഗാർഹിക ജോലികളിൽ കുടുങ്ങിക്കിടക്കുന്നത് വിദ്യാഭ്യാസം തൊഴിൽ എന്നിവയ്ക്കുള്ള അവസരങ്ങൾ നിഷേധിക്കുന്നത് കൂടാതെ(ഇവ രണ്ടും ദീർഘകാലാടിസ്ഥാനത്തിൽ മെച്ചപ്പെട്ട ആരോഗ്യം നേടുന്നതിന് പരോക്ഷമായി സഹായിക്കുന്ന ഘടകങ്ങളാണ്) സ്ത്രീകളെ ആരോഗ്യപ്രശ്നങ്ങൾക്ക് കൂടുതൽ സാദ്ധ്യത ഉള്ളവരാക്കുകയും ചെയ്യുന്നു.ഖര ഇന്ധനം ഉപയോഗിച്ച് ആഹാരം പാകം ചെയ്യുന്ന പ്രദേശങ്ങളിലെ സ്ത്രീകൾ ഗാർഹിക അന്തരീക്ഷത്തിലെ വായു മലിനീകരണത്തിന് വിധേയരാകുന്നു.[53]
ഘടനാപരമായ ലിംഗ അസമത്വം സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും എതിരായ ചില വിശേഷമായ അതിക്രമങ്ങളുടെയും, അരികുവൽക്കരണത്തിൻറേയും, അടിച്ചമർത്തലിൻറേയും ഫലമാണ്. പുരുഷന്മാരുടെ അതിക്രമങ്ങൾ, ബാലലൈംഗിക പീഡനം, സ്ത്രീകളുടെ പെരുമാറ്റവും സഞ്ചാരസ്വാതന്ത്ര്യവും കടുത്ത നിയന്ത്രണത്തിലാക്കുക, ചേലാകർമം, ചൂഷണം, അടിമപ്പണി എന്നിവ ഇതിൽ ഉൾപ്പെടുന്നു. സ്ത്രീകളും പെൺകുട്ടികളും ലൈംഗിക ന്യൂനപക്ഷങ്ങളും മനുഷ്യക്കടത്ത്, ദുരഭിമാനക്കൊല എന്നിവ പോലുള്ള വേണ്ടത്ര രേഖപ്പെടുത്തപ്പെട്ടിട്ടില്ലാത്ത ചൂഷണങ്ങൾക്കും അതിക്രമങ്ങൾക്കും ഇരയാകുന്നുണ്ട്. അനാവശ്യ ഗർഭധാരണം, ശാരീരിക പരിക്കുകൾ, ഗർഭം അലസലുകൾ, മാനസികത്തകരാറുകൾ, മയക്കുമരുന്ന് ഉപയോഗം, ലൈംഗികബന്ധത്തിലൂടെ പകരുന്ന രോഗങ്ങൾ തുടങ്ങി അകാലമരണത്തിലേക്ക് നയിക്കുന്ന അവസ്ഥകളുമായി ഈ അതിക്രമങ്ങൾക്ക് ബന്ധമുണ്ട്.[54][55]
ആരോഗ്യസേവനം ഉപയോഗപ്പെടുത്താനുള്ള സ്ത്രീകളുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും ശേഷിയെ മറ്റു തരത്തിലുള്ള ഘടനാപരമായ ലിംഗ അസമത്വങ്ങൾ ആഴത്തിൽ സ്വാധീനിക്കുന്നു. സഞ്ചാരസ്വാതന്ത്ര്യത്തിനുമേലും പെരുമാറ്റത്തിനുമേലും ഉള്ള അസന്തുലിതമായ നിയന്ത്രണങ്ങൾ, സാമ്പത്തിക വിഭവങ്ങളുടെമേൽ നിയന്ത്രണം കുറയുക എന്നിവ ഇതിനുദാഹരണങ്ങളാണ്.സാമൂഹ്യമായ ലിംഗവിവേചനം സ്ത്രീകളുടെയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളുടെയും ആരോഗ്യത്തിൻറെ പ്രാധാന്യം കുറച്ചു കാണുന്നതിനും അതുവഴി സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും ആരോഗ്യസംവിധാനങ്ങൾ താരതമ്യേന പ്രാപ്യമല്ലാതാകുന്നതിനും ഇടയാകുന്നു.[47]
അടിച്ചമർത്തലിന്റെ മറ്റ് വഴികൾ[തിരുത്തുക]
ലിംഗ അസമത്വം കൂടാതെ ന്യൂനപക്ഷപദവിയിലോ ദാരിദ്ര്യത്തിലോ ജീവിക്കുന്ന സ്ത്രീകളും ലൈംഗിക ന്യൂനപക്ഷങ്ങളും അവ മൂലമുള്ള അടിച്ചമർത്തലുകളും അനുഭവിക്കുന്നുണ്ട്.
ഗോത്രവും വംശവും[തിരുത്തുക]
കറുത്ത വർഗക്കാർ ഘടനാപരമായ അതിക്രമങ്ങൾ കൂടുതലായി നേരിടേണ്ടി വരുന്നുണ്ട്. ലിംഗ പദവി കൂടാതെ ഗോത്രവും കറുത്തവർക്ക് ആരോഗ്യത്തെ പ്രതികൂലമായി ബാധിക്കുന്ന ഘടകമാണ്.[56] ഉയർന്നവരുമാനമുള്ളതും താഴ്ന്ന വരുമാനമുള്ളതുമായ രാജ്യങ്ങളിൽ പാർശ്വവൽക്കരിക്കപ്പെട്ട വംശങ്ങളിലെ സ്ത്രീകൾക്കിടയിൽ മാതൃ^മരണനിരക്ക് വെള്ളക്കാരായ സ്ത്രീകളെക്കാൾ കൂടുതലാണെന്ന് പഠനങ്ങൾ കാണിക്കുന്നു. [57]
സാമൂഹ്യസാമ്പത്തിക പദവി[തിരുത്തുക]
ആരോഗ്യ വെല്ലുവിളികളുടെ കാര്യത്തിൽ ലോകമെമ്പാടുമുള്ള സ്ത്രീകളും ട്രാൻസ് ജെൻഡറുകളും സമാനമായ വെല്ലുവിളികൾ നേരിടുന്നുണ്ടെങ്കിലും, സാമൂഹ്യ സാമ്പത്തിക അവസ്ഥകൾ ഒട്ടേറെ വ്യത്യസ്ത സാഹചര്യങ്ങൾ സൃഷ്ടിക്കുന്നു.സ്ത്രീകളുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും ജീവിത സാഹചര്യങ്ങൾ അവരുടെ സാമൂഹ്യ സാമ്പത്തികസ്ഥിതിയെ മാത്രമല്ല, അവർ ജീവിക്കുന്ന രാജ്യത്തെയും ആശ്രയിച്ചിരിക്കുന്നു.[3]
എല്ലാ പ്രായ വിഭാഗങ്ങളിലും ഉയർന്ന വരുമാനമുള്ള രാജ്യങ്ങളിലെ സ്ത്രീകൾ കൂടുതൽ കാലം ജീവിക്കുകയും രോഗവും അകാല മരണവും ഉണ്ടാവാനുള്ള സാദ്ധ്യത താഴ്ന്ന വരുമാനമുള്ള രാജ്യങ്ങളിലെ സ്ത്രീകളെക്കാൾ കുറവായിരിക്കുകയും ചെയ്യുന്നു. സമ്പന്ന-ദരിദ്ര രാജ്യങ്ങൾ തമ്മിലുള്ള ആരോഗ്യകാര്യത്തിലെ ഏറ്റവും ശ്രദ്ധേയമായ വ്യത്യാസം മാതൃമരണ നിരക്കിലാണ്. നിലവിൽ മാതൃമരണങ്ങളിൽ ഭൂരിഭാഗവും ദരിദ്രമോ മാനവിക ദുരന്തങ്ങൾ നിലനിൽക്കുന്നതോ ആയ രാജ്യങ്ങളിൽ കേന്ദ്രീകരിച്ചിരിക്കുന്നു. വർഷം തോറുമുള്ള മാതൃമരണങ്ങളിൽ 99% വും ഇത്തരം രാജ്യങ്ങളിലാണ് നടക്കുന്നത്. സ്ത്രീകളുടെ ആരോഗ്യ സംരക്ഷണത്തിനാവശ്യമായ സ്ഥാപനസംവിധാനങ്ങൾ ഇത്തരം രാജ്യങ്ങളിൽ ഇല്ലാതിരിക്കുകയോ വേണ്ടത്ര വികസിതമല്ലാതിരിക്കുകയോ ചെയ്യുന്നത് മൂലമാണിത്.[58][3]
രാജ്യങ്ങൾക്കുള്ളിലും സമാനമായ അവസ്ഥ നിലനിൽക്കുന്നുണ്ട്. സ്ത്രീകളൂടെയും പെൺകുട്ടികളുടെയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളുടെയും ആരോഗ്യസ്ഥിതിയെ സാമൂഹ്യ സാമ്പത്തിക ഘടകങ്ങൾ നിർണായകമായി സ്വാധീനിക്കുന്നു. താഴ്ന്ന സാമൂഹ്യ സാമ്പത്തിക അവസ്ഥകളിൽ ജീവിക്കുന്നവരുടെ ആരോഗ്യ സ്ഥിതി പൊതുവിൽ മോശമാണ്. എല്ലാ രാജ്യങ്ങളിൽ സമ്പന്നഗൃഹങ്ങളിൽ ജീവിക്കുന്ന പെൺകുട്ടികൾ രോഗാതുരതയിൽ താഴെയും ആരോഗ്യ സംവിധാനങ്ങൾ ഉപയോഗിക്കുന്നതിൽ ദരിദ്രഗൃഹങ്ങളിലെ പെൺകുട്ടികളെക്കാൾ മുകളിലുമാണ്. സാമൂഹ്യസാമ്പത്തിക ഘടകങ്ങളെ ആശ്രയിച്ചുള്ള ആരോഗ്യ അസമത്വം വികസിത രാജ്യങ്ങളുൾപ്പെടെ ലോകത്തിന്റെ എല്ലാ പ്രദേശങ്ങളിലും നിലനിൽക്കുന്നു.[3]
നടത്തിപ്പ്[തിരുത്തുക]
1995 ലെ സ്ത്രീകളുടെ നാലാം ലോകസമ്മേളനം പുരുഷന്മാർക്കും സ്ത്രീകൾക്കും ഒരേ ശാരീരികവും മാനസികവുമായ ആരോഗ്യനിലവാരത്തിന് അവകാശമുണ്ടെന്ന് ഉറപ്പിച്ച് പറയുന്നു. [59] ആരോഗ്യത്തെ നേരിട്ട് ബാധിക്കുന്ന സാമൂഹ്യവും രാഷ്ട്രീയവും സാമ്പത്തികവും ആയ പ്രതികൂല അവസ്ഥകൾ സ്ത്രീകൾക്കും ട്രാൻസ് ജെൻഡറുകൾക്കും ആരോഗ്യസംബന്ധമായ വിവരങ്ങളും ആരോഗ്യ സേവനവും അപ്രപ്യമാക്കുന്നു. സ്ത്രീകളുടെ ആരോഗ്യം മെച്ചപ്പെടുത്തുന്നതിനുള്ള തന്ത്രങ്ങൾ ആരോഗ്യത്തെ ബാധിക്കുന്ന നിർണായഘടകങ്ങളെ, പ്രത്യേകിച്ച് ലിംഗ അസമത്വം, പൂർണമായും കണക്കിലെടുക്കണം എന്ന് 2008ലെ ലോകാരോഗ്യ റിപ്പോർട്ടിൽ ലോകാരോഗ്യ സംഘടന ഊന്നിപ്പറയുന്നുണ്ട്.[60]
മുഖ്യധാരയിലേക്ക് കൊണ്ടുവരൽ[തിരുത്തുക]
ജെൻഡർ മെയിൻസ്ട്രീമിങ്ങ് 1995 ലെ സ്ത്രീകൾക്കായുള്ള നാലാം ഐക്യരാഷ്ട്രസഭാ സമ്മേളനം പ്രധാന ആഗോള തന്ത്രമായി തീരുമാനിച്ചിട്ടുണ്ട്. ലിംഗപദവിപരമായ മുഖ്യധാരയിലേക്ക് കൊണ്ടുവരൽ യുണൈറ്റഡ് നാഷൻസ് എക്കണോമിക്ക് ആൻഡ് സോഷ്യൽ കൗൺസിൽ 1997 ഇൽ ഇങ്ങനെയാണ് നിർവചിച്ചിട്ടുള്ളത്:[61]
“ലിംഗപദവിപരമായ ഒരു കാഴ്ചപ്പാട് മുഖ്യധാരയിൽ കൊണ്ടുവരിക എന്നാൽ: നിയമനിർമ്മാണം, നയരൂപീകരണം, പരിപാടികളുടെ രൂപീകരണം എന്നിവ ഉൾപ്പെടെ ഏത് പ്രവർത്തന പദ്ധതിയും സ്ത്രീകളെയും പുരുഷന്മാരെയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളേയും എങ്ങനെ ബാധിക്കും എന്ന് നിർണയിക്കലാണ്. ഇത് സ്ത്രീക്കും പുരുഷനും ട്രാൻസ് ജെൻഡറിനും ഒരുപോലെ ഗുണഫലങ്ങൾ കിട്ടുന്ന തരത്തിലും അസമത്വം നിലനിർത്താത്ത തരത്തിലും സ്ത്രീയുടെതു പോലെ തന്നെ പുരുഷൻറേയും ട്രാൻസ് ജെൻഡറുകളുടെയും ഉൽകണ്ഠകളും അനുഭവങ്ങളും രാഷ്ട്രീയ, സാമ്പത്തിക, സാമൂഹ്യ മണ്ഡലങ്ങളിലെ നയങ്ങളുടെയും പദ്ധതികളുടെയും രൂപരേഖയുടെയും, നിർവഹണത്തിൻറേയും, മേൽനോട്ടത്തിൻറേയും വിലയിരുത്തലിൻറേയും അവിഭാജ്യ തലമായി മാറ്റുക എന്നതാണ്. ആത്യന്തിക ലക്ഷ്യം ലിംഗനീതി കൈവരിക്കലാണ്.”
കഴിഞ്ഞ കുറച്ചു വർഷങ്ങളായി ജെൻഡർ മെയിൻസ്ട്രീമിങ്ങ് സ്ത്രീപുരുഷട്രാൻസ് ജെൻഡറുകൾക്കിടയിൽ ആരോഗ്യകാര്യങ്ങളിൽ തുല്യത കൈവരിക്കുന്നതിനുള്ള അംഗീകരിക്കപ്പെട്ട സമീപനമായി മാറിയിട്ടുണ്ട്. സാങ്കേതിക തന്ത്രങ്ങൾ ആവശ്യമായിരിക്കെത്തന്നെ, ലിംഗപദവിപരമായ ആരോഗ്യ അസമത്വം പരിഹരിക്കാൻ അവ മാത്രം മതിയാവില്ല എന്ന തിരിച്ചറിവ് ഇപ്പോൾ ഉണ്ട്.[3] ഭരണകൂടങ്ങളിലും ആരോഗ്യസംവിധാനം ഉൾപ്പെടെയുള്ള സംഘടനകളിലും ഉള്ള ലിംഗ വിവേചനം, പക്ഷപാതിത്വം, അസമത്വം എന്നിവ തിരിച്ചറിയുകയും ചോദ്യം ചെയ്യപ്പെടുകയും ചെയ്യുന്നു.[62] ആരോഗ്യ അസമത്വത്തെ അഭിസംബോധന ചെയ്യുന്നതിന് എല്ലാ ആരോഗ്യ പരിപാടികളിലും ഉള്ള ലിംഗപദവിയിൽ അധിഷ്ഠിതമായ വ്യത്യാസങ്ങളും അസമത്വങ്ങളും കണ്ടെത്തുകയും ജീവശാസ്ത്രപരമോ ലിംഗപദവിപരമോ ആയ സ്ത്രീകളുടെയും ലൈംഗിക ന്യൂനപക്ഷങ്ങളുടെയും പ്രത്യേക ആരോഗ്യ ആവശ്യങ്ങളെ അഭിസംബോധന ചെയ്യുന്ന പരിപാടികൾ നടപ്പിലാക്കുകയും ചെയ്യുന്നു.[63]
സ്ത്രീ ശാക്തീകരണം.[തിരുത്തുക]

വിദ്യാഭ്യാസം, തൊഴിൽ, ആരോഗ്യം എന്നീ മേഖലകളിൽ സ്ത്രീകളുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും പങ്കാളിത്തം വർദ്ധിപ്പിച്ചു കൊണ്ട് ലിംഗനീതി ഉറപ്പാക്കാമെന്ന് ഐക്യരാഷ്ട്രസംഘടന കണ്ടെത്തിയിട്ടുണ്ട്.[64] സ്ത്രീകൾ വീട്ടിലും പുറത്തും ഔദ്യോഗികവും അനൗദ്യോഗികവുമായ പരിചരണ ദാതാക്കളായി നിർണായക പങ്ക് വഹിക്കുന്നു. അമേരിക്കൻ ഐക്യനാടുകളിൽ 66% പരിചരണ ദാതാക്കൾ സ്ത്രീകളാണ്. ഇതിൽ മൂന്നിലൊന്ന് സ്ത്രീ പരിചരണ ദാതാക്കൾ രണ്ടോ മൂന്നോ ആളുകളെ പരിചരിക്കുന്നുണ്ട്.[65] ആരോഗ്യത്തിലെ ലിംഗനീതിയുടെ പ്രശ്നങ്ങളെ അഭിസംബോധന ചെയ്യുന്ന സമീപനങ്ങളും ചട്ടക്കൂടുകളും പരിചരണത്തിൽ സ്ത്രീകളുടെ ഈ പങ്ക് അംഗീകരിക്കേണ്ടതുണ്ട്. സ്ത്രീകളുടെ പങ്കാളിത്തത്തിലുള്ള വർദ്ധനവ് ജീവിത ഗുണനിലവാര വർദ്ധനയ്ക്ക് കാരണമാകുന്നതായി സ്ത്രീശാക്തീകരണത്തിനായുള്ള വിവിധ പദ്ധതികളുടെ വിശകലനം തെളിയിക്കുന്നു. സ്ത്രീകളുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും സംഘടനാശേഷിയും വിലപേശൽ ശേഷിയും വർദ്ധിക്കുക, സ്ത്രീ-ട്രാൻസ് ജെൻഡർ കേന്ദ്രീകൃത നയങ്ങളും ഗവണ്മെൻറ് തലത്തിലുള്ള മാറ്റങ്ങളും ഉണ്ടാവുക, താഴ്ന്ന ജീവിത അവസ്ഥയിലുള്ള സ്ത്രീകളുടെയും ട്രാൻസ് ജെൻഡറുകളുടെയും സാമ്പത്തിക അവസ്ഥയിലുള്ള മുന്നേറ്റം എന്നിവ ജീവിതഗുണനിലവാര വർദ്ധനയിൽ ഉൾപ്പെടുന്നു.[3][66]
നേപ്പാളിൽ പ്രശ്നങ്ങൾ തിരിച്ചറിയാനും തന്ത്രങ്ങൾ രൂപപ്പെടുത്താനുമുള്ള സമൂഹ പങ്കാളിത്ത ഇടപടൽ ഗ്രാമീണ ജനതയിലെ നവജാതശിശു മരണവും മാതൃമരണവും കുറയ്ക്കുന്നതായി കണ്ടെത്തി. ആർത്തവകാലത്ത് സ്ത്രീകൾ ചൗപ്പടി എന്നറിയപ്പെടുന്ന വീടിനു പുറത്തുള്ള അനാരോഗ്യകരമായ കൂരകളിൽ കഴിയുന്ന ആചാരം നേപ്പാൾ പാർലമെൻറ് ക്രിമിനൽ കുറ്റമാക്കി നിയമ നിർമ്മാണം നടത്തിയിട്ടുണ്ട്. സമീപകാലത്ത് ചൗപ്പടിയിൽ കഴിയുന്ന കാലത്ത് 2 പെൺകുട്ടികൾ മരണപ്പെട്ടത് വലിയ കോലാഹലത്തിനിടയാക്കിയിരുന്നു. 2005 മുതൽ ഈ ആചാരം നിയമവിരുദ്ധമായി പ്രഖ്യാപിച്ചിരുന്നെങ്കിലും വിദൂരഗ്രാമപ്രദേശങ്ങളിൽ ഇത് നിർബാധം തുടർന്നു. 2018 ആഗസ്തിൽ പാസാക്കിയ പുതിയ നിയമം രാജ്യവ്യാപകമായി ഒരുവർഷം നീണ്ടുനിൽക്കുന്ന ബോധവൽക്കരണപ്രവർത്തനങ്ങൾക്ക് ശേഷമാണ് നിലവിൽ വരിക.[67] മലേഷ്യയിലും ശ്രീലങ്കയിലും പരിശീലനം സിദ്ധിച്ച മിഡ് വൈഫുമാരെ നിയോഗിച്ചുകൊണ്ട് നടത്തിയ സമൂഹ പങ്കാളിത്ത ഇടപെടലും ദ്രുതഗതിയിൽ മാതൃമരണ നിരക്ക് കുറയ്ക്കാൻ സഹായിക്കുകയുണ്ടായി.
അവലംബം[തിരുത്തുക]
- ↑ World Health Organization (2006). Constitution of the World Health Organization - Basic Documents, Forty-fifth edition (PDF) (Report). Retrieved 7 Apr 2013.
- ↑ 2.0 2.1 2.2 The World Bank (2012). World Development Report 2012: Gender Equality and Development (Report). Washington, DC: The World Bank.
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 World Health Organization (2009). Women & Health: Today's Evidence, Tomorrow's Agenda (PDF) (Report). WHO Press. Retrieved 18 Mar 2013.
- ↑ Whitehead, M (1990). The Concepts and Principles of Equity in Health (PDF) (Report). Copenhagen: WHO, Reg. Off. Eur. p. 29. Archived from the original (PDF) on 2017-05-17. Retrieved 18 Mar 2013.
- ↑ Braveman, P. (2006). "Health Disparities and Health Equity: Concepts and Measurement". Annual Review of Public Health. 27: 167–194. doi:10.1146/annurev.publhealth.27.021405.102103. PMID 16533114.
- ↑ Vlassoff, C (March 2007). "Gender differences in determinants and consequences of health and illness". Journal of health, population, and nutrition. 25 (1): 47–61. PMC 3013263. PMID 17615903.
- ↑ Sen, Amartya (1990). "More Than 100 Million Women Are Missing". New York Review of Books.
- ↑ Márquez, Patricia (1999). The Street Is My Home: Youth and Violence in Caracas. Stanford, CA: Stanford University Press.
- ↑ Brainerd, Elizabeth; Cutler, David (2005). "Autopsy on an Empire: Understanding Mortality in Russia and the Former Soviet Union". Ann Arbor, MI: William Davidson Institute.
{{cite journal}}: Cite journal requires|journal=(help) - ↑ Sue, Kyle. "The science behind 'man flu.'" BMJ 2017;359:j5560 doi: 10.1136/bmj.j5560 http://press.psprings.co.uk/bmj/december/manflu.pdf Archived 2017-12-08 at the Wayback Machine. Page 2.
- ↑ Austad S.N.a, Bartke A.b. "Sex Differences in Longevity and in Responses to Anti-Aging Interventions: A Mini-Review." Gerontology 2016 Volume 62 number 1. DOI: 10.1159/000381472 https://www.karger.com/Article/Pdf/381472 page 41.
- ↑ Dennerstein, L; Feldman, S; Murdaugh, C; Rossouw, J; Tennstedt, S (1977). 1997 World Congress of Gerontology: Ageing Beyond 2000 : One World One Future. Adelaide: International Association of Gerontology.
- ↑ Huang, Audrey. "X chromosomes key to sex differences in health". JAMA and Archives Journals. Retrieved 25 April 2013.
- ↑ Prata, Ndola; Passano, Paige; Sreenivas, Amita; Gerdts, Caitlin Elisabeth (1 March 2010). "Maternal mortality in developing countries: challenges in scaling-up priority interventions". Women's Health. 6 (2): 311–327. doi:10.2217/WHE.10.8.
- ↑ UNAIDS (2010). "Women, Girls, and HIV" UNAIDS Factsheet 10 (Report). Geneva: UNAIDS.
- ↑ Rachel Snow (2007). Population Studies Center Research Report 07-628: Sex, Gender and Vulnerability (PDF) (Report). Population Studies Center, University of Michigan, Institute for Social Research. Archived from the original (PDF) on 2022-03-08. Retrieved 2018-02-18.
- ↑ Usten, T; Ayuso-Mateos, J; Chatterji, S; Mathers, C; Murray, C (2004). "Global burden of depressive disorders in the year 2000". Br J Psychiatry. 184: 386–92. doi:10.1192/bjp.184.5.386.
- ↑ Mohammadi, M. R.; Ghanizadeh, A.; Rahgozart, M.; Noorbala, A. A.; Malekafzali, H.; Davidian, H.; Naghavi, H.; Soori, H.; Yazdi, S. A. (2005). "Suicidal Attempt and Psychiatric Disorders in Iran". Suicide and Life-Threatening Behavior. 35 (3): 309–316. doi:10.1521/suli.2005.35.3.309. PMID 16156491.
- ↑ http://www.webmd.com/men/features/mens-top-5-health-concerns
- ↑ http://www.webmd.com/men/features/mens-top-5-health-concerns?page=3
- ↑ https://www.nlm.nih.gov/medlineplus/menshealth.html
- ↑ Austad, Steven N. Fischer, Kathleen E. "Sex Differences in Lifespan." Cell Metabolism 23, June 14, 2016 http://dx.doi.org/10.1016/j.cmet.2016.05.019. pages 1026-1028
- ↑ Macintyre, Sally. Hunt, Kate. Sweeting, Helen. "Gender differences in health: Are things really as simple as they seem?" Social Science & Medicine, Volume 42, Issue 4, February 1996, Pages 617-624. https://doi.org/10.1016/0277-9536(95)00335-5.
- ↑ WHO/UNICEF (2003). The Africa Malaria Report 2003 (Report). Geneva: WHO/UNICEF.
- ↑ Gill, R, DE Stewart. 2011. "Relevance of gender-sensitive policies and general health indicators to compare the status of South Asian women’s health" Women’s Health Issues 21(1): 12–18, doi:10.1016/j.whi.2010.10.003
- ↑ Schuler, S.; Rottach, E.; Mukiri, P. (2011). "Gender Norms and Family Planning Decision-Making in Tanzania: A Qualitative Study". Journal of Public Health in Africa. 2: 2.
- ↑ Hou, X., and N. Ma. 2011. "Empowering Women: The Effect of Women's Decision-Making Power on Reproductive Health Services Uptake—Evidence from Pakistan." World Bank Policy Research Working Paper No. 5543.
- ↑ Rottach, E., K. Hardee, R. Jolivet, and R. Kiesel. 2012. "Integrating Gender into the Scale-Up of Family Planning and Maternal, Neonatal, and Child Health Programs." Washington, DC: Futures Group, Health Policy Project.
- ↑ Rottach, E. 2013. "Approach for Promoting and Measuring Gender Equality in the Scale-Up of Family Planning and Maternal, Neonatal, and Child Health Programs." Washington, DC: Futures Group, Health Policy Project.
- ↑ 30.0 30.1 "Gender, Women, and Health". WHO. Retrieved 17 March 2013.
- ↑ Edlund, Lena (1 December 1999). "Son Preference, Sex Ratios, and Marriage Patterns". Journal of Political Economy. 107 (6, Part 1): 1275. doi:10.1086/250097.
- ↑ Das Gupta, Monica; Zhenghua, Jiang; Bohua, Li; Zhenming, Xie; Chung, Woojin; Hwa-Ok, Bae (1 December 2003). "Why is Son preference so persistent in East and South Asia? a cross-country study of China, India and the Republic of Korea". Journal of Development Studies. 40 (2): 153–187. doi:10.1080/00220380412331293807.
- ↑ Arnold, Fred; Choe, Minja Kim; Roy, T.K. (1 November 1998). "Son Preference, the Family-building Process and Child Mortality in India". Population Studies. 52 (3): 301–315. doi:10.1080/0032472031000150486.
- ↑ Rosenblum, Daniel (2016-07-15). "Estimating the Private Economic Benefits of Sons Versus Daughters in India". Feminist Economics (in ഇംഗ്ലീഷ്). 23 (1): 77–107. doi:10.1080/13545701.2016.1195004. ISSN 1354-5701 – via Taylor and Francis Online.
- ↑ 35.0 35.1 35.2 35.3 Abdulcadir, J; Margairaz, C; Boulvain, M; Irion, O (6 January 2011). "Care of women with female genital mutilation/cutting". Swiss Medical Weekly. doi:10.4414/smw.2011.13137.
- ↑ Kelly, Elizabeth; Hillard, Paula J Adams (1 October 2005). "Female genital mutilation". Current Opinion in Obstetrics and Gynecology. 17 (5): 490–494. doi:10.1097/01.gco.0000183528.18728.57.
- ↑ UNICEF (2005). Changing a Harmful Social Convention: Female Genital Mutilation/Cutting (Report). Florence, Italy: Innocenti Digest/UNICEF.
- ↑ Banks, E; Meirik, O; Farley, T; Akande, O; Bathija, H; Ali, M (1 June 2006). "Female genital mutilation and obstetric outcome: WHO collaborative prospective study in six African countries". The Lancet. 367 (9525): 1835–1841. doi:10.1016/S0140-6736(06)68805-3. PMID 16753486.
- ↑ 39.0 39.1 "Violence and injuries to/against women". WHO. Retrieved 1 April 2013.
- ↑ Ezzati, M; Lopez, A; Rodgers, A; Murray, C (2004). "Comparative quantification of health risks: global and regional burden of disease attributable to selected major risk factors". Geneva: World Health Organization.
{{cite journal}}: Cite journal requires|journal=(help) - ↑ 41.0 41.1 Garcia-Moreno, C; Reis, C (2005). "Overview on women's health in crises" (PDF). Health in emergencies. Geneva: World Health Organization (20).
- ↑ Garcia-Moreno, C.; Jansen, H. A. M.; Ellsberg, M.; Heise, L.; Watts, C. H. (2006). "Prevalence of intimate partner violence: Findings from the WHO multi-country study on women's health and domestic violence". The Lancet. 368 (9543): 1260–1269. doi:10.1016/S0140-6736(06)69523-8.
- ↑ Krug, E (2002). World report on violence and health (Report). Geneva: World Health Organization.
- ↑ Nussbaum, M. C. (2004). "Women's Education: A Global Challenge". Signs: Journal of Women in Culture and Society. 29 (2): 325–355. doi:10.1086/378571.
- ↑ Krug, E (2002). World report on violence and health (Report). Geneva: World Health Organization.
- ↑ 47.0 47.1 47.2 Sen, Gita; Östlin, Piroska (2007). Unequal, Unfair, Ineffective and Inefficient Gender Inequity in Health: Why it exists and how we can change it; Final Report to the WHO Commission on Social Determinants of Health (PDF) (Report). Women and Gender Equity Knowledge Network.
- ↑ Cook, R; Dickens, B; Fathalla, M (2003). Reproductive health and human rights - Integrating medicine, ethics and law. Oxford University Press.
- ↑ George, A (2007). "Human Resources for Health: a gender analysis". Women and Gender Equity Knowledge Network.
{{cite journal}}: Cite journal requires|journal=(help) - ↑ Ogden, J; Esim, S; Grown, C (2006). "Expanding the care continuum for HIV/AIDS: bringing carers into focus". Health Policy Plan. 21: 333–42. doi:10.1093/heapol/czl025.
- ↑ World Health Organization (2006). World Health Report 2006 (PDF) (Report). Geneva.
- ↑ Wamala, S; Lynch, J (2002). Gender and socioeconomic inequalities in health. Lund, Studentlitteratur.
{{cite book}}: CS1 maint: location missing publisher (link) - ↑ World Health Organization (2008). The global burden of disease: 2004 update (PDF) (Report). Geneva.
- ↑ World Health Organization (2006). World Health Report 2006 (PDF) (Report). Geneva.
- ↑ Plichta, S. B.; Falik, M. (2001). "Prevalence of violence and its implications for women's health". Women's Health Issues. 11 (3): 244–258. doi:10.1016/S1049-3867(01)00085-8.
- ↑ Farmer, Paul (2005). Pathologies of Power: Health, Human Rights, and the New War On the Poor. California: University of California Press.
- ↑ Seager, Roni (2009). The Penguin Atlas of Women in the World, 4th Edition. New York, New York: The Penguin Group.
- ↑ World Health Organization (2009). World health statistics 2009 (Report). Geneva: World Health Organization, 2009.
- ↑ United Nations (1996). Report of the Fourth World Conference on Women, Beijing 4–15 September 1995 (PDF) (Report). New York: United Nations. Retrieved 9 Apr 2013.
- ↑ World Health Organization (2008). The World Health Report 2008, Primary Health Care: Now more than ever (PDF) (Report). Geneva: World Health Organization. Retrieved 9 Apr 2013.
- ↑ United Nations (2002). Gender Mainstreaming: An Overview (PDF) (Report). New York: United Nations. Retrieved 4 Apr 2013.
- ↑ Ravindran, T.K.S.; Kelkar-Khambete, A. (1 April 2008). "Gender mainstreaming in health: looking back, looking forward". Global Public Health. 3 (sup1): 121–142. doi:10.1080/17441690801900761.
- ↑ Ravindran, TKS; Kelkar-Khambete, A (2007). Women’s health policies and programmes and gender mainstreaming in health policies, programmes and within the health sector institutions. Background paper prepared for the Women and Gender Equity Knowledge Network of the WHO Commission on Social Determinants of Health, 2007 (PDF) (Report). Retrieved 9 April 2013.
- ↑ Division for Advancement of Women, United Nations (2005). Enhancing Participation of Women in Development through an Enabling Environment for Achieving Gender Equality and the Advancement of Women, Expert Group Meeting, Bangkok, Thailand, 8 - 11 November 2005 (Report). Retrieved 9 Apr 2013.
- ↑ National Alliance for Caregiving in collaboration with AARP (2009). Caregiving in the U.S. 2009 (PDF) (Report). Archived from the original (PDF) on 2018-11-17. Retrieved 9 Apr 2013.
- ↑ Wallerstein, N (2006). What is the evidence on effectiveness of empowerment to improve health? Health Evidence Network Report (PDF) (Report). Copenhagen: Europe, World Health Organisation. Archived from the original (PDF) on 2022-05-20. Retrieved 9 Apr 2013.
- ↑ https://www.bbc.com/news/world-asia-40885748
