മാക്യുലാർ എഡീമ
| മാക്യുലാർ എഡീമ | |
|---|---|
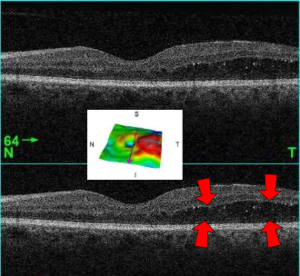 | |
| ടൈപ്പ് 2 പ്രമേഹത്തിന്റെ മെഡിക്കൽ ചരിത്രമുള്ള 61-കാരനായ ഒരാളുടെ മാക്യുലർ എഡിമ കാണിക്കുന്ന ഒസിടി ചിത്രം (ആരോ ഉപയോഗിച്ച് അടയാളപ്പെടുത്തിയത് ശ്രദ്ധിക്കുക). റെറ്റിനയുടെ ഒരു 3D പുനർനിർമ്മാണമാണ് നടുക്കുള്ള ചിത്രം, ഇതിൽ ചുവപ്പ് നിറത്തിൽ കാണുന്നതാണ് എഡീമ. | |
| സ്പെഷ്യാലിറ്റി | നേത്രവിജ്ഞാനം |
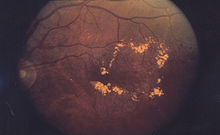
ദ്രാവകവും, പ്രോട്ടീൻ നിക്ഷേപവും കണ്ണിന്റെ മാക്യുലയിൽ ശേഖരിക്കുകയും, ആ ഭാഗം കട്ടിയാകുകയും വീർക്കുകയും (എഡീമ) ചെയ്യുന്നതാണ് മാക്യുലാർ എഡിമ. നല്ല പ്രകാശത്തിലെ വ്യക്തമായ കാഴ്ചക്കും വർണ്ണ ദർശനത്തിനും സഹായിക്കുന്ന കണ്ണിലെ ഭാഗമാണ് മാക്യുല എന്നതിനാൽ, എഡീമ ഒരു വ്യക്തിയുടെ കാഴ്ചയെ പ്രതികൂലമായി ബാധിക്കും.
കാരണം[തിരുത്തുക]
മാക്യുലർ എഡിമയുടെ കാരണങ്ങൾ അനവധിയാണ്, വ്യത്യസ്ത കാരണങ്ങൾ പരസ്പരബന്ധിതമായിരിക്കാനും സാധ്യതയുണ്ട്.
- ഇത് സാധാരണയായി പ്രമേഹവുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു. വിട്ടുമാറാത്ത അല്ലെങ്കിൽ അനിയന്ത്രിതമായ ടൈപ്പ് 2 പ്രമേഹ തരം റെറ്റിന ഉൾപ്പെടെയുള്ള പെരിഫറൽ രക്തക്കുഴലുകളെ ബാധിക്കും, ഇത് ദ്രാവകം, രക്തം, കൊഴുപ്പുകൾ എന്നിവ റെറ്റിനയിൽ അടിയുന്നതിനും അത് വീർക്കുന്നതിനും കാരണമാകും.[1]
- പ്രായവുമായി ബന്ധപ്പെട്ട മാക്യുലാർ ഡീജനറേഷൻ മാക്കുലാർ എഡിമയ്ക്ക് കാരണമായേക്കാം. പ്രായമാകുമ്പോൾ വ്യക്തികളുടെ മാക്യുലയിൽ സ്വാഭാവികമായും തകർച്ചയുണ്ടാകാം, ഇത് റെറ്റിനയ്ക്ക് കീഴിൽ ഡ്രൂസൻ നിക്ഷേപിക്കുന്നതിന് കാരണമാകാം, അതോടൊപ്പം ചിലപ്പോൾ അസാധാരണമായ രക്തക്കുഴലുകൾ ഉണ്ടാകുന്നു.[2]
- തിമിരത്തിനുള്ള ചികിത്സയായി ലെൻസിനെ മാറ്റിസ്ഥാപിക്കുന്നത് സ്യൂഡോഫേകിക് (തിമിര ശസ്ത്രക്രിയക്ക്ശേഷം ഇൻട്രാഒകുലർ ലെൻസ് ഇട്ട അവസ്ഥയാണ് സ്യൂഡോഫേകിയ എന്ന് അറിയപ്പെടുന്നത്) മാക്കുലാർ എഡിമയ്ക്ക് കാരണമാകും. ഇത് ഇർവിൻ-ഗാസ് സിൻഡ്രോം എന്നും അറിയപ്പെടുന്നു. ഇതിൽ ഉൾപ്പെടുന്ന ശസ്ത്രക്രിയ ചിലപ്പോൾ റെറ്റിനയെ (കണ്ണിന്റെ മറ്റ് ഭാഗങ്ങളെയും) പ്രകോപിപ്പിക്കും. ആധുനിക ലെൻസ് മാറ്റിവെക്കൽ സാങ്കേതികതകൾ മൂലം ഇന്ന് ഇത് വളരെ കുറവാണ്.[3]
- വിട്ടുമാറാത്ത യുവിയൈറ്റിസും ഇന്റർമീഡിയറ്റ് യുവിയൈറ്റിസും ഒരു കാരണമാകാം.[4]
- റെറ്റിനയിലെ ഒരു സിരയുടെ തടസ്സം മറ്റ് റെറ്റിന സിരകളുടെ സംയോജനത്തിന് കാരണമാകുകയും, അവ റെറ്റിനയ്ക്ക് കീഴിൽ ദ്രാവകം ചോർന്നൊലിക്കുന്ന്തിന് കാരണമാവുകയും ചെയ്യും. അതെറോസ്ക്ലീറോസിസ്, ഉയർന്ന രക്തസമ്മർദ്ദം, ഗ്ലോക്കോമ എന്നിവ മൂലവും രക്തപ്രവാഹത്തിന് തടസ്സമുണ്ടാകാം.[5]
- നിരവധി മരുന്നുകൾ മാക്യുലർ എഡിമയിലേക്ക് നയിച്ചേക്കാം. പക്ഷെ ഓരോ മരുന്നിന്റെയും ഫലം വ്യത്യാസപ്പെട്ടിരിക്കുന്നു, ചില മരുന്നുകൾക്ക് കാരണങ്ങളിൽ ചെറിയ പങ്ക് മാത്രമേയുള്ളൂ. റെറ്റിനയെ ബാധിക്കുന്ന പ്രധാന മരുന്നുകൾ ലാറ്റനോപ്രോസ്റ്റ്, അഡ്രിനാലിൻ, റോസ്ഗ്ലിറ്റസോൺ എന്നിവയാണ്.[6] [7]
- റെറ്റിനൈറ്റിസ് പിഗ്മെന്റോസ, റെറ്റിനോസ്കൈ സിസ് എന്നിവ പോലെയുള്ള ചില ജന്മനായുള്ള രോഗങ്ങൾ മാക്യുലാർ എഡിമയുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു .
രോഗനിർണയം[തിരുത്തുക]
വർഗ്ഗീകരണം[തിരുത്തുക]

സിസ്റ്റോയ്ഡ് മാക്യുലാർ എഡിമ (സിഎംഇ) അബ്നോർമൽ പെരിഫോവിയൽ റെറ്റിനൽ കാപ്പിലറി പെർമിയബിലിറ്റി മൂലം ഔട്ടർ പ്ലെക്സിഫോം ലെയറിൽ ദ്രാവകം അടിഞ്ഞു കൂടുന്ന അവസ്ഥയാണ്. സിസ്റ്റിക് രൂപത്തിൽ തോന്നുന്നതിനാൽ ഈ എഡിമയെ "സിസ്റ്റോയ്ഡ്" എന്ന് വിളിക്കുന്നു. എന്നിരുന്നാലും, എപ്പിത്തീലിയൽ കോട്ടിംഗ് ഇല്ലാത്തതിനാൽ ഇത് യഥാർത്ഥത്തിൽ സിസ്റ്റിക് അല്ല. പ്രമേഹം, എപിനെഫെറിൻ, പാർസ് പ്ലാനൈറ്റിസ്, റെറ്റിനൈറ്റിസ് പിഗ്മെന്റോസ, ഇർവിൻ-ഗാസ് സിൻഡ്രോം, വീനസ് ഒക്ലൂഷൻ, ഇ 2-പ്രോസ്റ്റാഗ്ലാൻഡിൻ അനലോഗ്സ്, നിക്കോട്ടിനിക് ആസിഡ് / നിയാസിൻ എന്നിവയാണ് സിഎംഇയുടെ പ്രധാന കാരണങ്ങൾ.
മാക്യുലർ കാപ്പിലറികൾ ചോരുന്നതിനാൽ സംഭവിക്കുന്നതാണ് ഡയബറ്റിക് മാക്യുലാർ എഡിമ (ഡിഎംഇ). പ്രോലിഫറേറ്റീവ്, നോൺ-പ്രോലിഫറേറ്റീവ് ഡയബറ്റിക് റെറ്റിനോപ്പതികളിൽ കാഴ്ച നഷ്ടപ്പെടാനുള്ള ഏറ്റവും സാധാരണ കാരണം ഡിഎംഇയാണ്.[8]
ചികിത്സ[തിരുത്തുക]
തിമിര ശസ്ത്രക്രിയയ്ക്കുശേഷം ഏതാനും ദിവസങ്ങളോ ആഴ്ചയോ കഴിഞ്ഞ് മാക്യുലർ എഡിമ ചിലപ്പോൾ സംഭവിക്കാറുണ്ട്, അത്തരം മിക്ക കേസുകളും എൻഎസ്ഐഡി അല്ലെങ്കിൽ കോർട്ടിസോൺ തുള്ളി മരുന്നുകൾ ഉപയോഗിച്ച് വിജയകരമായി ചികിത്സിക്കാം. നോൺസ്റ്റീറോയ്ഡൽ ആന്റി ഇന്ഫ്ലമേറ്ററി മരുന്നുകളുടെ പ്രോഫൈലാക്റ്റിക് ഉപയോഗം മാക്യുലർ എഡിമയുടെ സാധ്യത ഒരു പരിധിവരെ കുറയ്ക്കുന്നതായി റിപ്പോർട്ടുചെയ്യുന്നു.[9]
ഡയബറ്റിക് മാക്യുലർ എഡിമ, ലേസർ ഫോട്ടോകോയാഗുലേഷൻ ഉപയോഗിച്ച് ചികിത്സിക്കാം, ഇത് കാഴ്ച നഷ്ടപ്പെടാനുള്ള സാധ്യത കുറയ്ക്കും.[10]
മാക്യുലർ എഡിമയ്ക്ക് ലുസെന്റിസ് ഇൻട്രാവിട്രിയൽ കുത്തിവയ്പ്പുകൾ ഉപയോഗിക്കാൻ 2010 ൽ യുഎസ് എഫ്ഡിഎ അംഗീകാരം നൽകി. [11]
ലഭ്യമായ ചികിത്സകളോട് വേണ്ടത്ര പ്രതികരിക്കുന്നില്ലെന്ന് കരുതപ്പെടുന്ന ക്രോണിക് ഡയബറ്റിക് മാക്കുലാർ എഡീമ (ഡിഎംഇ) യുമായി ബന്ധപ്പെട്ട കാഴ്ച വൈകല്യത്തെ ചികിത്സിക്കുന്നതിനായി അലിമെറ സയൻസസ് വികസിപ്പിച്ചെടുത്ത സസ്റ്റെയിൻഡ് റിലീസ് ഇൻട്രാവിട്രിയൽ ഇംപ്ലാന്റ് ആയ ഇലുവിയൻ, ഓസ്ട്രിയ, പോർച്ചുഗൽ, യുകെ എന്നിവിടങ്ങളിൽ നിലവിൽ അംഗീകരിച്ചിട്ടുണ്ട്. കൂടുതൽ യൂറോപ്യൻ യൂണിയൻ രാജ്യ അംഗീകാരങ്ങൾ പ്രതീക്ഷിക്കുന്നു.[12]
പ്രമേഹം[13] കൂടാതെ/അല്ലെങ്കിൽ റെറ്റിന വെയിൻ ഒക്ക്ലൂഷൻ എന്നിവ മൂലമുണ്ടാകുന്ന മാക്കുലാർ എഡിമ ചികിത്സയ്ക്കായി യുകെയിലെ നാഷണൽ ഇൻസ്റ്റിറ്റ്യൂട്ട് ഫോർ ഹെൽത്ത് ആന്റ് കെയർ എക്സലൻസ് 2013 ൽ ഇൻട്രാവിട്രിയൽ ഇഞ്ചക്ഷൻ മുഖേനയുള്ള ലൂസെന്റിസ് ഉപയോഗം അംഗീകരിച്ചു.[14]
2014 ജൂലൈ 29 ന്, റെജെനെറോൺ ഫാർമസ്യൂട്ടിക്കൽസ് ഇൻകോർപ്പറേറ്റ് നിർമ്മിച്ച ഇൻട്രാവിട്രിയൽ ഇഞ്ചക്ഷൻ ഐലിയ (അഫ്ലിബെർസെപ്റ്റ് ) അമേരിക്കൻ ഐക്യനാടുകളിൽ ഡയബെറ്റിക് മാക്യുലാർ എഡിമ ചികിത്സയ്ക്കായി അംഗീകരിച്ചു.[15]
ഗവേഷണം[തിരുത്തുക]
2005 ൽ റെറ്റിന രക്തക്കുഴലുകളുടെ തടസ്സം മൂലം ഉണ്ടാകുന്ന മാക്യുലർ എഡിമ ചികിത്സയ്ക്കായി സ്റ്റിറോയിഡുകൾ ഉപയോഗിക്കാമോ എന്നതിൽ പഠനങ്ങൾ നടന്നു.[16]
സിആർവിഒ മൂലമുണ്ടാകുന്ന മാക്കുലാർ എഡിമ ബാധിച്ച രോഗികളെക്കുറിച്ചുള്ള 2014-ലെ കോക്രൺ സിസ്റ്റമാറ്റിക് റിവ്യൂ, രണ്ട് ആന്റി വി.ഇ.ജി.എഫ് (റാണിബിസുമാബ്, പെഗപ്റ്റാനിബ്) ചികിത്സകളെക്കുറിച്ച് പഠിച്ചു.[17] ആ പഠനത്തിൽ രണ്ട് ചികിത്സാ ഗ്രൂപ്പുകളിലെയും ആളുകളിൽ ആറുമാസത്തിനുള്ളിൽ മാക്കുലാർ എഡിമ ലക്ഷണങ്ങളിൽ കുറവു വരുന്നതായി കണ്ടെത്തി.
മറ്റൊരു കൊക്രൈൻ റിവ്യൂ, സിആർവിഒ രോഗികളിൽ ഡെക്സാമെഥസോൺ, ട്രയാംസിനൊലോൺ അസെറ്റോണൈഡ് എന്നീ രണ്ട് ഇൻട്രാവിട്രിയൽ സ്റ്റീറോയിഡ് ചികിത്സകളുടെ പ്രയോജനവും സുരക്ഷയും പരിശോധിച്ചു.[18] ഒരു ട്രയലിൽ നിന്നുള്ള ഫലങ്ങൾ കാണിക്കുന്നത് ട്രയാംസിനോലോൺ അസെറ്റോണൈഡ് ഉപയോഗിച്ച് ചികിത്സിച്ച രോഗികൾക്ക് കൺട്രോൾ ഗ്രൂപ്പിലുള്ളവരെ അപേക്ഷിച്ച് കാഴ്ചശക്തിയിൽ കൂടുതൽ പുരോഗതി കാണിക്കുന്നുണ്ടെന്നാണ്, എന്നിരുന്നാലും കൺട്രോൾ ഗ്രൂപ്പിന്റെ വലിയൊരു ഭാഗത്തിന് ഫല ഡാറ്റ കാണുന്നില്ല. കൺട്രോൾ ഗ്രൂപ്പിലെ രോഗികളുമായി താരതമ്യപ്പെടുത്തുമ്പോൾ ഡെക്സമെതസോൺ ഇംപ്ലാന്റുകളുപയോഗിച്ച് ചികിത്സിച്ച രോഗികളിൽ കാഴ്ചശക്തിയിൽ പുരോഗതി കാണിക്കുന്നില്ലെന്ന് രണ്ടാമത്തെ ട്രയൽ കാണിച്ചു.
യുവിയൈറ്റിസ് മൂലം ഉണ്ടാകുന്ന മാക്യുലർ എഡിമയ്ക്കുള്ള ചികിത്സയായി ആന്റി - ട്യൂമർ നെക്രോസിസ് ഫാക്ടർ ഏജന്റുകൾ നിർദ്ദേശിക്കപ്പെട്ടിട്ടുണ്ട്, എന്നാൽ 2018 ൽ പ്രസിദ്ധീകരിച്ച ഒരു കോക്രൺ അവലോകനത്തിൽ പ്രസക്തമായ ക്രമരഹിതമായ നിയന്ത്രിത പരീക്ഷണങ്ങളൊന്നും കണ്ടെത്തിയില്ല.[19]
ഇതും കാണുക[തിരുത്തുക]
പരാമർശങ്ങൾ[തിരുത്തുക]
- ↑ "What Causes Macular Edema". American Academy of Ophthalmology. Retrieved 30 January 2016.
- ↑ "What is Age-Related Macular Degeneration?". American Academy of Ophthalmology. Retrieved 30 January 2016.
- ↑ Laly, David R (5 March 2014). "Pseudophakic Cystoid Macular Edema". Review of Ophthalmology. Retrieved 30 January 2016.
- ↑ "Complications of Uveitis". Her Majesty's Government, UK. 27 January 2015. Retrieved 30 January 2016.
- ↑ Lusby, Franklin W (8 May 2014). "Retinal Vein Occlusion". Medline Plus. US Library of Medicine. Retrieved 30 January 2016.
- ↑ Abaasi, Omar (11 June 2009). "Common Medications That May Be Toxic To The Retina". Review of Ophthalmology. Retrieved 30 January 2016.
- ↑ "Medication Cautions in Macular Degeneration". American Macular Degeneration Foundation. Retrieved 30 January 2016.
- ↑ "Prevalence of and risk factors for diabetic macular edema in the United States". JAMA Ophthalmology. 132 (11): 1334–40. November 2014. doi:10.1001/jamaophthalmol.2014.2854. PMC 4576994. PMID 25125075.
{{cite journal}}: Invalid|display-authors=6(help) - ↑ "Prophylactic non-steroidal anti-inflammatory drugs for the prevention of macular oedema after cataract surgery". The Cochrane Database of Systematic Reviews. 11: CD006683. November 2016. doi:10.1002/14651858.CD006683.pub3. PMC 6464900. PMID 27801522.
- ↑ Jorge, Eliane C; Jorge, Edson N; Botelho, Mayra; Farat, Joyce G; Virgili, Gianni; El Dib, Regina (2018-10-15). Cochrane Eyes and Vision Group (ed.). "Monotherapy laser photocoagulation for diabetic macular oedema". Cochrane Database of Systematic Reviews (in ഇംഗ്ലീഷ്). 10: CD010859. doi:10.1002/14651858.CD010859.pub2. PMC 6516994. PMID 30320466.
- ↑ "GEN | News Highlights: FDA Green-Lights Genentech's Lucentis for Macular Edema following Retinal Vein Occlusion". Genengnews.com. Archived from the original on 2016-03-03. Retrieved 2012-12-15.
- ↑ "Iluvien gains marketing authorization in Portugal for chronic DME". OSN SuperSite, June 7, 2012. Retrieved June 20, 2012
- ↑ "Ranibizumab for treating diabetic macular oedema". NICE Guidance. NICE. February 2013.
- ↑ "Ranibizumab for treating visual impairment caused by macular oedema secondary to retinal vein occlusion". NICE Guidance. NICE. May 2013. Retrieved 30 January 2016.
- ↑ "Archived copy" (PDF). Archived from the original (PDF) on 2014-08-08. Retrieved 2014-07-30.
{{cite web}}: CS1 maint: archived copy as title (link) - ↑ "Steroid Injections vs. Standard Treatment for Macular Edema Due to Retinal Blood Vessel Blockage - Full Text View". ClinicalTrials.gov. Retrieved 2012-12-15.
- ↑ "Anti-vascular endothelial growth factor for macular oedema secondary to central retinal vein occlusion". The Cochrane Database of Systematic Reviews (5): CD007325. May 2014. doi:10.1002/14651858.CD007325.pub3. PMC 4292843. PMID 24788977.
- ↑ "Intravitreal steroids versus observation for macular edema secondary to central retinal vein occlusion". The Cochrane Database of Systematic Reviews. 9 (9): CD007324. September 2015. doi:10.1002/14651858.CD007324.pub3. PMC 4733851. PMID 26352007.
- ↑ "Anti-tumour necrosis factor biological therapies for the treatment of uveitic macular oedema (UMO) for non-infectious uveitis". The Cochrane Database of Systematic Reviews. 12: CD012577. December 2018. doi:10.1002/14651858.CD012577.pub2. PMC 6516996. PMID 30562409.
{{cite journal}}: Invalid|display-authors=6(help)
