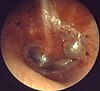
ഓട്ടൈറ്റിസ് മീഡിയ
| ഓട്ടൈറ്റിസ് മീഡിയ | |
|---|---|
| സ്പെഷ്യാലിറ്റി | ഓട്ടോറൈനോലാറിംഗോളജി |
(ലാറ്റിൻ) മദ്ധ്യകർണ്ണത്തിന്റെ കോശജ്വലനമാണ് (ഇൻഫ്ലമേഷൻ) ഓടൈറ്റിസ് മീഡിയ' മദ്ധ്യ കർണ്ണത്തിന്റെ അണുബാധമൂലമാണ് ഇതുണ്ടാകുക. സാധാരണക്കാർക്കിടയിൽ "ചെവിപഴുപ്പ്" എന്നും ഈ രോഗം അറിയപ്പെടാറുണ്ടു്.
കർണ്ണപുടത്തിനും ആന്തരകർണ്ണത്തിനും, ഇടയിലുള്ള യൂസ്റ്റേഷ്യൻ നാളി ഉൾപ്പെടുന്ന ഭാഗത്തെയാണ് ഈ അസുഖം ബാധിക്കുന്നത്. ചെവിവേദനയുടെ പ്രധാന കാരണങ്ങളിലൊന്നാണിത് - മറ്റുള്ള കാരണം ഓട്ടൈറ്റിസ് എക്സ്റ്റേർണയാണ്. അണുബാധയല്ലാത്ത മറ്റു കാരണങ്ങളാലും ചെവി വേദന ഉണ്ടാകും. ഉദാഹരണത്തിന് ചെവിയുടെ വേദന സംവേദനം കൊണ്ടുപോകുന്ന നാഡിയുടെ മേഖലയിൽപ്പെട്ട മറ്റു ഭാഗങ്ങളെ ബാധിക്കുന്ന അർബ്ബുദം, ഷിങ്കിൾസ് എന്നിവ. വേദനാജനകമാണെങ്കിലും ഓട്ടൈറ്റിസ് മീഡിയ മാരകമായ അസുഖമല്ല. സാധാരണഗതിയിൽ രണ്ടു മുതൽ 6 ആഴ്ച്ചകൾ കൊണ്ട് അസുഖം ഭേദമാകാറുണ്ട്.
രോഗലക്ഷണങ്ങൾ[തിരുത്തുക]
മദ്ധ്യകർണ്ണം അണുബാധിതമാകുമ്പോൾ, കർണ്ണപുടത്തിന് (ടിമ്പാനിക് മെംബ്രേൻ) പിന്നിൽ സമ്മർദ്ദം കൂടുന്നതു കാരണം ശക്തമായ വേദനയുണ്ടാകാറുണ്ട്. ഇത് ബുള്ളസ് മൈറിഞ്ചൈറ്റിസിന് (മൈറിഞ്ച് എന്നാൽ "കർണ്ണപുടം" എന്നാണർത്ഥം) ഇടയാക്കിയേക്കാം. കർണ്ണപുടത്തിന് ബ്ലിസ്റ്ററുകളോ വീക്കമോ (ഇൻഫ്ലമേഷൻ) ഉണ്ടാകും എന്നാണ് ഇതിനർത്ഥം.[1]
തീവ്രമായതോ, ചികിത്സിക്കപ്പെടാത്തതോ ആയ കേസുകളിൽ കർണ്ണപുടം ഭേദിക്കപ്പെട്ട് (റപ്ച്ചർ) പഴുപ്പ് കർണ്ണനാളത്തിലേക്ക് ഒഴുകിയേക്കാം. ദുർഗന്ധത്തോടുകൂടിയോ അല്ലാതെയോ പഴുപ്പ് ചിലപ്പോൾ ധാരാളമുണ്ടായിരിക്കും. താൽക്കാലികവും ഭാഗികവുമായ ബധിരതയും സംഭവിക്കാം. കർണ്ണപുടത്തിന്റെ പൊട്ടൽ സാധാരണഗതിയിൽ മദ്ധ്യകർണ്ണത്തിലെ സമ്മർദ്ദം ഇല്ലാതാക്കുകയും വേദനയ്ക്ക് ആശ്വാസം നൽകുകയും ചെയ്യും. ഗുരുതരമല്ലാത്ത അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയയിൽ, ഏതാനും ആഴ്ചകൾക്കുള്ളിൽ ക്രമേണയായി ശരീരത്തിന്റെ സ്വതേയുള്ള രോഗപ്രതിരോധശേഷി മൂലം അണുബാധ സുഖപ്പെടുകയും കർണ്ണപുടത്തിലെ ക്ഷതം പൊറുത്ത് ദ്വാരങ്ങൾ സ്വയം ചേർന്നുകൂടുകയും ചെയ്യും.
സുഖപ്പെടുന്നതിനു പകരം ചെവിയിൽ നിന്നുള്ള പഴുപ്പൊഴുകൽ തുടരുകയും ക്രോണിക് അസുഖമായി മാറുകയും ചെയ്യാറുണ്ട്. രോഗാണുബാധ തുടരുന്നിടത്തോളം കാലം കർണ്ണപുടത്തിലെ ക്ഷതം പൊറുക്കുകയില്ല. ലോകാരോഗ്യ സംഘടനയുടെ നിർവചനപ്രകാരം ക്രോണിക് സപ്പുറേറ്റീവ് ഓട്ടൈറ്റിസ് മീഡിയ (സി.എസ്.ഒ.എം) എന്നാൽ "കഴിഞ്ഞ രണ്ടാഴ്ച്ചയായെങ്കിലും മദ്ധ്യകർണ്ണത്തിൽ അണുബാധയും, കർണ്ണപുടത്തിൽ ക്ഷതമുണ്ടായിരിക്കുകയും, പഴുപ്പ് ഒഴുകുകയും ചെയ്യുന്ന തരം കർണ്ണരോഗാവസ്ഥയാണ്" (WHO 1998).
രോഗ കാരണങ്ങൾ[തിരുത്തുക]
വൈറസ്, ബാക്ടീരിയ, ഫങ്കസ് എന്നീ രോഗകാരികൾ മൂലമുള്ള അണുബാധ കാരണമാണ് ഓട്ടൈറ്റിസ് മീഡിയ സാധാരണയായി ഉണ്ടാകുന്നത്. ഏറ്റവും സാധാരണയായി കാണപ്പെടുന്ന ബാക്ടീരിയയായ രോഗകാരി സ്ട്രെപ്റ്റോകോക്കസ് ന്യൂമോണിയെ ആണ്.[2] മറ്റുള്ള രോഗകാരികളിൽ സ്യൂഡോമോണാസ് ഏറൂജിനോസ, വർഗ്ഗീകരിക്കാനാവാത്ത ഹീമോഫിലസ് ഇൻഫ്ലുവൻസ, മൊറാക്സെല്ല കറ്റാറാലിസ് എന്നിവയും പെടും. വലിയ കുട്ടികളിലും യുവാക്കളിലും ചെവിയുടെ അണുബാധയ്ക്ക് കാരണമായി കാണപ്പെടുന്ന രോഗകാരി ഹീമോഫിലസ് ഇൻഫ്ലുവൻസയാണ്. റെസ്പിറേറ്ററി സിൻസീഷ്യൽ വൈറസ് (RSV) ജലദോഷത്തിന് കാരണമായ വൈറസ് തുടങ്ങിയ വൈറസുകൾ എപ്പിത്തീലിയൽ സെല്ലുകൾക്ക് ദോഷമുണ്ടാക്കുന്നതു മൂലം [[ഊർദ്ധ്വ ശ്വാസ നാളത്തിന്റെ]] സ്വാഭാവിക് രോഗപ്രതിരോധ ശേഷി നശിപ്പിക്കാനും ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനും കാരണമാകാറുണ്ട്.
യൂസ്റ്റേഷ്യൻ നാളിയുടെ പ്രവർത്തനരാഹിത്യം, മൂലം മദ്ധ്യകർണ്ണത്തിൽ നിന്ന് ബാക്ടീരിയ ഒഴിവാക്കപ്പെടുന്നത് തടസ്സപ്പെടുന്നത് ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനുള്ള സാധ്യത വർദ്ധിപ്പിക്കും.
മെനിഞ്ചൈറ്റിസും ന്യൂമോണിയയും തടയാനായി കുട്ടികൾക്ക് നൽകുന്ന ആന്റീ -എച്ച്. ഇൻഫ്ലുവൻസെ വാക്സിൻ 5 വയസ്സിന് താഴെയുള്ള കുട്ടികളെ ബാധിക്കുന്ന തരം അണുക്കൾക്കെതിരെയാണ് (സീറോടൈപ്പ് ബി) കൂടുതൽ ഭലപ്രദം. 4 മാസത്തിനും 18 മാസത്തിനും ഇടയിൽ പ്രായമുള്ള കുട്ടികളിലാണ് രോഗബാധയ്ക്ക് കൂടുതൽ സാധ്യത.[3] സീറോടൈപ്പ് ബി എന്നയിനം അണുക്കൾ വിരളമായേ ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാറുള്ളൂ.
രോഗബാധയ്ക്കുള്ള സാദ്ധ്യത ചിലർക്ക് പാരമ്പര്യമായി കൂടുതലായിരിക്കുമെന്ന് കാണപ്പെട്ടിട്ടുണ്ട്. അസുഖത്തിന്റെ ജനിതക മാർക്കറുകളെപ്പറ്റിയുള്ള ഗവേഷണം നടന്നുകൊണ്ടിരിക്കുകയാണ്. കാസ്സൽബ്രാന്റും സഹപ്രവർത്തകരും 2009 ൽ "രോഗമുണ്ടാകാനും സുഖപ്പെടാതെ നിലനിൽക്കാനുമുള്ള സാധ്യത കൂട്ടുന്ന ജീനുകൾ ഉണ്ടാവാൻ സാധ്യതയുള്ള ഡി.എൻ.എ. ഭാഗങ്ങൾ 17q12-ഉം (AP2B1, CCL5 എന്നിവയുൾപ്പെടെ),ഒരുപറ്റം CCL ജീനുകളും,10q22.3, SFTPA2 എന്നിവയുമാണ്."[4]
അസുഖത്തിന്റെ പരിണാമം[തിരുത്തുക]
അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയ ജലദോഷത്തിന് പിന്നാലെയാണ് ഉണ്ടാവുന്നതായി കണ്ടുവരുന്നത്. മൂക്കൊലിപ്പ് ഉണ്ടായി കുറച്ചുദിവസങ്ങൾക്കുള്ളിൽ ചെവിയെ അസുഖം ബാധിക്കുകയും കഠിനമായ ചെവി വേദന ഉണ്ടാവുകയും ചെയ്യും. ഒന്നുരണ്ട് ദിവസങ്ങൾക്കുള്ളിൽ വേദന മാറാറുണ്ടെങ്കിലും ഒരാഴ്ച്ചയ്ക്കുമേൽ നിലനില്ക്കാറുമുണ്ട്. ചിലപ്പോൾ കർണ്ണപുടം പൊട്ടി ചെവിയിൽ നിന്നും പഴുപ്പൊഴുകുമെങ്കിലും സാധാരണ ഗതിയിൽ കർണ്ണപുടത്തിലെ ക്ഷതം പെട്ടെന്ന് സുഖപ്പെടും.
ശരീരശാസ്ത്രതലത്തിൽ നോക്കിയാൽ അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയയുടെ പരിണാമം ഇത്തരത്തിലാണ്: യൂസ്റ്റേഷ്യൻ നാളിക്ക് ചുറ്റുമുള്ള കലകളിൽ ഊർദ്ധ്വ ശ്വാസനാളത്തിലെ രോഗബാധയോ അലർജ്ജിയോ, നാളിയുടെ പ്രവർത്തനസ്തംഭനമോ കാരണം വീക്കമുണ്ടാകും. യൂസ്റ്റേഷ്യൻ നാളി അടഞ്ഞിരിക്കുന്നത് കാരണം മദ്ധ്യകർണ്ണത്തിലെ വായു ക്രമേണ സമീപകലകളിലേക്ക് ആഗിരണം ചെയ്യപ്പെടും. ഇതുമൂലം മദ്ധ്യകർണ്ണത്തിൽ ഉണ്ടാകുന്ന ന്യൂനമർദ്ദം കാരണം ദ്രാവക സ്രവങ്ങൾ ഊറിവരികയും ചെയ്യും. ടിമ്പാനോഗ്രാമിൽ ടൈപ്പ് എ-യിൽ തുടങ്ങി ടൈപ്പ്-ബി, ടൈപ്പ്-സി എന്നിങ്ങനെയുള്ള മാറ്റങ്ങൾ ഉണ്ടാകുന്നത് ഈ സമയത്താണ്. ഈ ദ്രാവക സ്രവത്തിൽ അണുബാധയുണ്ടാകാം. മദ്ധ്യകർണ്ണത്തിൽ സ്വാഭാവികമായുണ്ടാകുന്ന ബാക്ടീരിയകൾ ഈ അവസ്ഥയിൽ പെരുകി രോഗബാധയുണ്ടാക്കുന്നതായി കാണപ്പെട്ടിട്ടുണ്ട്.
കുട്ടികൾ[തിരുത്തുക]
7 വയസ്സിൽ താഴെ പ്രായമുള്ള കുട്ടികൾക്ക് യൂസ്റ്റേഷ്യൻ നാളിയുടെ നീളക്കുറവും കൂടുതൽ തിരശ്ചീനമായ കോണിലൂടെ ചെവിയിലേക്ക് തുറക്കുന്നതും കാരണം രോഗബാധയ്ക്ക് സാധ്യത കൂടുതലാണ് കുട്ടികൾക്ക് ബാക്ടീരിയകൾക്കും വൈറസുകൾക്കും എതിരേയുള്ള രോഗപ്രതിരോധ ശേഷിയും മുതിർന്നവരെ അപേക്ഷിച്ച് തുലോം കുറവാണ്. മാതാപിതാക്കളുടെ പുകവലി, മലർന്നുകിടന്നുകൊണ്ട് കുപ്പിപ്പാൽ കുടിക്കൽ, ആഹാരക്രമം, അലർജികൾ, വാഹനങ്ങളുടെ എക്സ്ഹോസ്റ്റ് പുക എന്നിങ്ങനെ പല ഘടകങ്ങളെ ഓട്ടൈറ്റിസ് മീഡിയയോട് ബന്ധിപ്പിക്കുന്ന പഠനങ്ങൾ പുറത്തുവന്നിട്ടുണ്ടെങ്കിലും അവയുടെയെല്ലാം ഒറ്റനോട്ടത്തിൽത്തന്നെ കാണാവുന്ന ദൗർബല്യം വൈറസ് അണുബാധയുടെ തോത് കണക്കിലെടുക്കാൻ സാധിക്കാത്തതാണ് [അവലംബം ആവശ്യമാണ്]. ആദ്യത്തെ 12 മാസം മുലയൂട്ടപ്പെടുന്ന കുട്ടികൾക്ക് ഓട്ടൈറ്റിസ് മീഡിയ ബാധിക്കാനുള്ള സാധ്യതയും അഥവാ ബാധിച്ചാൽത്തന്നെ രോഗം നീണ്ടുനിൽക്കാനുള്ള സാധ്യതയും കുറവാണ്.[5]
കുട്ടികൾ കരയാതിരിക്കാനായി വായിൽ വച്ച് ഊറാനായി കൊടുക്കുന്ന പേസിഫയറിന്റെ ഉപയോഗം ഓട്ടൈറ്റിസ് മീഡിയ കൂടുതൽ തവണ ഉണ്ടാകാനുള്ള സാദ്ധ്യത ഉണ്ടാക്കുന്നതായി കണ്ടെത്തിയിട്ടുണ്ട്.[6]
രോഗനിർണ്ണയം[തിരുത്തുക]
അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയ എന്ന രോഗമുണ്ടെന്ന് നിർണ്ണയിക്കുന്നത് സാധാരണ രോഗചരിത്രം മനസ്സിലാക്കിയും കർണ്ണപുടം കണ്ട് അതിന്റെ മാറ്റങ്ങൾ മനസ്സിലാക്കിയുമാണ്. ഓട്ടോസ്കോപ്പ് പരിശോധനയിലൂടെ മാത്രം രോഗകാരി എന്താണെന്ന് നിർണ്ണയിക്കുക സാധ്യമല്ല. കരയുന്ന കുട്ടികളുടെ കർണ്ണപുടം രക്തക്കുഴലുകളുടെ വികാസം കാരണം ചുവന്നിരിക്കുന്നതും (ഓട്ടൈറ്റിസ് മീഡിയയെപ്പോലെ) രോഗനിർണ്ണയത്തെ ബാധിക്കും.
കർണ്ണപുടം നേരിട്ട് പരിശോധിക്കാത്തിടത്തോളം ഓട്ടൈറ്റിസ് മീഡിയയുടെ രോഗലക്ഷണങ്ങൾ ഉണ്ടാകുന്നതോ അവയുടെ കാലദൈർഘ്യമോ തീവ്രതയോ രോഗനിർണ്ണയം നടത്താൻ തക്ക കാരണങ്ങളാകുന്നില്ല.[7]
-
ഓട്ടൈറ്റിസ് മീഡിയ അക്യൂട്ട - മൈറിഞ്ചൈറ്റിസ് ബുള്ളോസ
-
ഇൻഫ്ലുവൻസ
-
ഓട്ടൈറ്റിസ് മീഡിയ അക്യൂട്ട
-
ഓട്ടൈറ്റിസ് മീഡിയ ക്രോണിക്ക മീസോടിമ്പാനാലിസ്
-
ഓട്ടൈറ്റിസ് മീഡിയ ക്രോണിക്ക മീസോടിമ്പാനാലിസ്
-
ഓട്ടൈറ്റിസ് മീഡിയ ക്രോണിക്ക മീസോടിമ്പാനാലിസ്
-
ഓട്ടൈറ്റിസ് മീഡിയ ക്രോണിക്ക മീസോടിമ്പാനാലിസ്
-
അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയയിൽ കാണുന്ന കർണ്ണപുടം
ഓട്ടൈറ്റിസ് മീഡിയ പല തീവ്രതയിൽ കാണപ്പെടാറുണ്ട്. അവ പല പേരുകളിലാണ് അറിയപ്പെടുന്നത്. ഒരേ അവസ്ഥയെ പ്രതിപാദിച്ച് പല പേരുകൾ ഉപയോഗിക്കുന്നതിനാൽ ചിലപ്പോൾ ഇവ ആശയക്കുഴപ്പമുണ്ടാക്കിയേക്കാം. ചെവിയിലെ അണുബാധയെക്കുറിച്ചുള്ള ഒരു സാധാരണ തെറ്റിദ്ധാരണ ഇത് ചെവിയിൽ ചൊറിച്ചിലുണ്ടാക്കുമെന്നാണ്.
അക്യൂട്ട്[തിരുത്തുക]
അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയ (AOM) സാധാരണയായി വൈറസ് ബാധകൊണ്ടുണ്ടാകുന്നതും സ്വയമേവ സുഖപ്പെടുന്നതുമായ അസുഖമാണ്. ഇത് വൈറസുകൾ മൂലമുണ്ടാകുന്ന ഊർദ്ധ്വ ശ്വാസനാള രോഗാണുബാധയോട് അനുബന്ധിച്ചാണ് സാധാരണ ഉണ്ടാകുന്നത്. ചെവികളിൽ കൺജഷൻ ഉണ്ടാവുകയും അസ്വസ്ഥത തോന്നുകയും ചെയ്യും. ജലദോഷം സുഖപ്പെടുന്നതോടൊപ്പം രോഗലക്ഷണങ്ങൾ നിലച്ചേയ്ക്കാം. സാധാരണഗതിയിൽ അണുമുക്തമായ മദ്ധ്യകർണ്ണത്തിൽ ബാക്ടീരിയ ബാധയുണ്ടായാൽ പഴുപ്പും മർദ്ദവർദ്ധനയും ഉണ്ടായി വരും. വൈറസ് ബാധ മൂലമുള്ള ഓട്ടൈറ്റിസ് മീഡിയ വളരെപ്പെട്ടെന്ന് ബാക്ടീരിയ ബാധയുള്ള ഓട്ടൈറ്റിസ് മീഡിയയായി മാറാം (പ്രത്യേകിച്ച് കുട്ടികളിൽ). ബാക്ടീരിയ ബാധ മൂലമുള്ള ഓട്ടൈറ്റിസ് മീഡിയ ഉള്ളവരിൽ തീവ്രവും തുടർച്ചയായുള്ളതുമായ ചെവി വേദനയും 102 °F (39 °C) ഓ അതിൽ കൂടുതലോ ഉള്ള പനിയും കാണപ്പെടാറുണ്ട്.[അവലംബം ആവശ്യമാണ്] ബാക്ടീരിയൽ അണുബാധ മൂലം കർണ്ണപുടം പൊട്ടാനും മാസ്റ്റോയ്ഡ് അറകളിൽ അണുബാധയുണ്ടാകാനും (മാസ്റ്റോയ്ഡൈറ്റിസ്) തലയോട്ടിക്കുള്ളിലേയ്ക്ക് പടർന്ന് ബാക്ടീരിയൽ മെനിഞ്ചൈറ്റിസ് ആവാനും മറ്റും സാദ്ധ്യതയുണ്ട്.[8][9]
ഒന്നാമത്തെ ഫേസ് - ഒന്നോ ർണ്ടോ ദിവസ്മ് നീണ്ടുനിൽക്കുന്ന എക്സ്യുഡേറ്റീവ് സ്രവത്തോടുകൂടിയ വീക്കം. ചൂട്, വിറയൽ, ചിലപ്പോല് കുട്ടികളിൽ കാണപ്പെടുന്ന മെനിഞ്ചിസം, ശക്തമായ വേദന (രാത്രിയിൽ ഇത് രൂക്ഷമാകും), ശബ്ബ്ദം പതിഞ്ഞതായി കേൾക്കുക, ബധിരത, മാസ്റ്റോയ്ഡ് പ്രോസസ്സിൽ വേദന, ചെവിയിൽ മുഴക്കം (ടിനിറ്റസ്).
രണ്ടാമത്തെ ഫേസ് -മൂന്നു മുതൽ എട്ടു ദിവസം വരെ നീണ്ടുനിൽക്കുന്ന അണുബാധയോടുള്ള ചെറുത്തു നിൽപ്പ്. പഴുപ്പും മദ്ധ്യകർണ്ണത്തിലെ എക്സ്യുഡേറ്റ് സ്രവവും പുറത്തുവരുകയും വേദനയും ചൂടും കുറയുകയും ചെയ്യും. തുള്ളിമരുന്നുകൾ ഒഴിക്കുന്നതിലൂടെ ഈ ഘട്ടത്തിന്റെ ദൈർഘ്യം കുറയ്ക്കാൻ കഴിയും.
മൂന്നാമത്തെ ഫേസ് - രണ്ടു മുതൽ നാലാഴ്ച്കവരെ നീണ്ടുനിൽക്കുന്ന ഈ ഘട്ടത്തിൽ അസുഖം സുഖപ്പെടും. ചെവിയിൽ നിന്നുള്ള ചലമൊഴുകൽ നിലയ്ക്കുകയും കേഴ്വി സാധാരണ നിലയിലെത്തുകയും ചെയ്യും.
സീറസ്[തിരുത്തുക]
എഫ്യൂഷനോട് കൂടിയ ഓട്ടൈറ്റിസ് മീഡിയ (OME), സീറസ് ഓട്ടൈറ്റിസ് മീഡിയ (SOM), അല്ലെങ്കിൽ സെക്രീറ്ററി ഓട്ടൈറ്റിസ് മീഡിയ (SOM), എന്നൊക്കെപ്പറയുന്നത് യൂസ്റ്റേഷ്യൻ നാളി അടയുന്നതു മൂലം മദ്ധ്യകർണ്ണത്തിൽ സംജാതമാകുന്ന ന്യൂനമർദ്ദത്താൽ ഊറിവരുന്ന ദ്രാവകസ്രവം നിറയുന്നതിനെയാണ്. വൈറസ് ബാധ മൂലമുണ്ടാകുന്ന ഊർദ്ധ്വ ശ്വാസനാള രോഗാണുബാധ മൂലം വേദനയോ ബാക്ടീരിയൽ ബാധയോ കൂടാതെ ഇതുണ്ടാകാം. ചിലപ്പോൾ ഇത് അക്യൂട്ട് ബാക്ടീരിയൽ ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകുന്നതിന് മുന്നോടിയായോ പിന്നാലെയോ ഉണ്ടാകാം. മദ്ധ്യകർണ്ണത്തിലെ ദ്രാവകം ചിലപ്പോൾ കർണ്ണപുടത്തിന്റെ പ്രകമ്പനശേഷി കുറയ്ക്കുന്നതുമൂലം ശബ്ബ്ദ സംവേദനത്തെ ബാധിച്ചേയ്ക്കാം. ആഴ്ച്ചകളോ മാസങ്ങളോ കൊണ്ട് മദ്ധ്യ കർണ്ണത്തിലെ ദ്രാവകം കട്ടി കൂടി പശ പോലെയായി മാറാം (ഈ അവസ്ഥയെ ഗ്ലൂ ഇയർ എന്നാണ് വിളിക്കുന്നത്). ഇതു മൂലം ബാഹ്യകർണ്ണത്തിൽ നിന്ന് ആന്തര കർണ്ണത്തിലേക്കുള്ള ശബ്ബ്ദ വാഹകശേഷി കുറയുകയും തന്മൂലമുള്ള ബധിരത ഉണ്ടാവുകയും ചെയ്യാനുള്ള സാദ്ധ്യത കൂടുതലാണ്. കുട്ടികൾ കിടന്നുകൊണ്ട് ഭക്ഷണം കഴിക്കുകയോ മുലകുടിക്കുകയോ ചെയ്യുക, ഒന്നിൽ കൂടുതൽ കുട്ടികളെ നോക്കുന്ന ചൈൽഡ് കെയർ സ്ഥാപനത്തിലേക്ക് നേരത്തെ തന്നെ എത്തിപ്പെടുകയോ അവിടെ കൂടുതൽ സമയം ചെലവഴിക്കുകയോ ചെയ്യുക, അച്ഛനമ്മമാരുടെ പുകവലി, കുറച്ചുകാലം മാത്രം മുലയൂട്ടൽ നടത്തുക എന്നീ ഘടകങ്ങൾ ആദ്യത്തെ രണ്ടു വയസ്സുവരെ സീറസ് ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനുള്ള സാദ്ധ്യത കൂട്ടുന്നതായി കാണപ്പെടുന്നു.[10]
ക്രോണിക് ചെവിപ്പഴുപ്പ്[തിരുത്തുക]
ക്രോണിക് സപ്പുറേറ്റീവ് ഓട്ടൈറ്റിസ് മീഡിയ എന്ന അസുഖത്തിൽ കർണ്ണപുടത്തിൽ ദ്വാരമുണ്ടാവുകയും മദ്ധ്യകർണ്ണത്തിൽ ആഴ്ച്ചകൾ നീണ്ടുനിൽക്കുന്ന അണുബാധ ഉണ്ടാവുകയും ചെയ്യും. പഴുപ്പ് ചെവിക്കു വെളിയിലേയ്ക്ക് ഒഴുകിയേക്കാം.യൂസ്റ്റേഷ്യൻ നാളിയുടെ പ്രവർത്തനക്കുറവുള്ളവരിലാണ് ഈ അസുഖം കൂടുതലായി കാണപ്പെടുന്നത്. ഇതോടനുബന്ധിച്ച് ബധിരത ഉണ്ടായേക്കാം.
അഡ്ഹെസീവ്[തിരുത്തുക]
കർണ്ണപുടം മദ്ധ്യകർണ്ണത്തിനുള്ളിലേയ്ക്ക് വലിഞ്ഞുപോവുകയും ഓസിക്കിളുകളോടും മറ്റും ഒട്ടിപ്പോവുകയും ചെയ്യുന്ന അവസ്ഥയാണിത്.
രോഗമുണ്ടാകാതെ തടയൽ[തിരുത്തുക]
ന്യൂമോകോക്കൽ കോൻജുഗേറ്റ് വാക്സിനുകൾ ശൈശവത്തിൽ തന്നെ കൊടുത്താൽ അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനുള്ള സാദ്ധ്യത 6–7% കുറയ്ക്കാൻ സാധിക്കും. പൊതുവിൽ ഇത് നടപ്പാക്കിയാൽ പൊതുജനാരോഗ്യത്തിന് ഗുണമുണ്ടായേക്കാം.[11] മറാസ്മസ് പോലെ കഠിനമായ പോഷകാഹാരക്കുറവ് ബാധിച്ച കുട്ടികളല്ലാത്തവർക്ക് സിങ്ക് സപ്ലിമെന്റുകൾ കൊടുക്കുന്നതിന് പ്രയോജനമുള്ളതായി തെളിവില്ല.[12] ദീർഘകാലം ആന്റിബയോട്ടിക് മരുന്നുകൾ കൊടുക്കുന്നത് അണുബാധ കുറയ്ക്കുമെങ്കിലും ബധിരതയെ അന്തിമമായി എങ്ങനെ ബാധിക്കുമെന്നതെ അജ്ഞാതമാണ്.[13] ചില ഋതുക്കൾ, അലർജിയുണ്ടാകാനുള്ള സാദ്ധ്യത, മൂത്ത സഹോദരീസഹോദരന്മാരുണ്ടായിരിക്കുക, തുടങ്ങിയ ഘടകങ്ങൾ വീണ്ടും വീണ്ടും ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനും മദ്ധ്യകർണ്ണത്തിൽ ദീർഘകാലം സ്രവങ്ങളുണ്ടാക്കാനുമുള്ള സാദ്ധ്യത വർദ്ധിപ്പിക്കുന്നു.[14] ആവർത്തിച്ച് ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടായിട്ടുള്ള രോഗചരിത്രം, പുകയിലപ്പുക, ഡേ കെയറിൽ പോവുക, മുലയൂട്ടാതിരിക്കുക എന്നിവയും ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനും വീണ്ടും വരാനുമുള്ള സാദ്ധ്യത വർദ്ധിപ്പിക്കുന്നു.[15][16] ഒരു വർഷമെങ്കിലും മുലയൂട്ടിയിട്ടുള്ള കുട്ടികളിൽ ഓട്ടൈറ്റിസ് മീഡിയ ഉണ്ടാകാനുള്ള സാദ്ധ്യത 19%ൽ നിന്ന് 6% ആയി കുറയുന്നു.[17] രോഗബാദ്ധ്യതാ സാദ്ധ്യത വർദ്ധിപ്പിക്കുന്ന ഘടകങ്ങൾ കുറയ്ക്കുകയും മരുന്നുകളും ശസ്ത്രക്രീയയും കൊണ്ടുള്ള ചികിത്സയും ഒരുമിച്ചുണ്ടെങ്കിലേ രോഗം വീണ്ടും വരുന്നതും വിട്ടുമാറാതെ മദ്ധ്യകർണ്ണത്തിൽ സ്രവങ്ങളുണ്ടാകുന്നതും മറ്റും തടയാൻ സാധിക്കുകയുള്ളൂ.
ചികിത്സ[തിരുത്തുക]
രോഗലക്ഷണങ്ങൾ ലഘൂകരിക്കൽ[തിരുത്തുക]
ഉള്ളിൽ കഴിക്കുന്നതും പുറമേ ഉപയോഗിക്കുന്നതുമായ വേദനസംഹാരികൾ ഫലപ്രദമാണ്. ഐബുപ്രോഫൻ, പാരാസെറ്റാമോൾ (അസറ്റമിനോഫെൻ), നാർക്കോട്ടിക്കുകൾ എന്നിവ ഉള്ളിൽ കഴിക്കാവുന്നവയാണ്. ആന്റിപൈറിൻ, ബെൻസോകൈൻ എന്ന തുള്ളിമരുന്നുകൾ പുറമേ ഉപയോഗിക്കാവുന്നവയാണ്.[18] ഡീകൺജസ്റ്റന്റുകളും ആന്റിഹിസ്റ്റമിനുകളും പാർശ്വഭലങ്ങളെപ്പറ്റിയുള്ള ഭീതിയും ഭലക്കുറവും കാരണം ഉപയോഗ യോഗ്യമല്ല.[19]
ആന്റീബയോട്ടിക്കുകൾ[തിരുത്തുക]
അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയ ബാധിച്ച മൂന്നിൽ രണ്ട് കുട്ടികളും ആന്റിബയോട്ടിക് ചികിത്സ കൂടാതെ തന്നെ സുഖപ്പെടുന്നത് കാരണം മൂന്നു ദിവസം വരെ മേൽപ്പറഞ്ഞ വേദനസംഹാരികൾ കൊണ്ടുമാത്രം ചികിത്സ നടത്താവുന്നതാണ്.[20][21] ദീർഘകാലം കഴിഞ്ഞുള്ള അവസ്ഥയിൽ ഇങ്ങനെ ആന്റിബയോട്ടിക് ചികിത്സ താമസിപ്പിച്ചതുകൊണ്ട് ദോഷമൊന്നും ഉള്ളതായി കാണപ്പെട്ടിട്ടില്ല.[22] ആന്റിബയോട്ടിക്കുകൾക്ക് കാര്യമായ പാർശ്വഭലങ്ങൾ ഉണ്ടെന്ന് മാത്രമല്ല, സമീപകാലത്ത് നടന്ന ഒരു പഠനം തെളിയിക്കുന്നത് അമോക്സിസിലിൻ കൊണ്ട് ചികിത്സിച്ച 6 മാസത്തിനും 2 വയസ്സിനും ഇടയിൽ പ്രായമുള്ള കുട്ടികളിൽ അസുഖം തിരിച്ചുവരാനുള്ള സാദ്ധ്യത കൂടുതലാണെന്നാണ്.[23]
ആദ്യം നൽകുന്ന ആന്റിബയോട്ടിക് അമോക്സിസിലിൻ ആണ്. രോഗാണുക്കൾക്ക് ആന്റിബയോട്ടിക്കുകൾക്കെതിരെ പ്രതിരോധശേഷി ഉണ്ടെങ്കിൽ അമോക്സിസിലിൻ ക്ലാവുലാനേറ്റ് അല്ലെങ്കിൽ മറ്റൊരു പെൻസിലിൻ ഡെറിവേറ്റീവും ബീറ്റ ലാക്ടമേസ് ഇൻഹിബിറ്ററും രണ്ടാമതായി നൽകാം. ഒരാഴ്ച്കയിൽ കുറവ് സമയത്തുമാത്രം ആന്റിബയോട്ടിക്കുകൾ നൽകുന്നതിന് പാർശ്വഭലം കുറവാണെങ്കിലും ഒരാഴ്ച്ചയിൽ കൂടുതൽ നൽകുന്നതാണ് രോഗശാന്തിക്ക് കൂടുതൽ മെച്ചം.[24] ഹ്രസ്വ കോഴ്സ് ആന്റിബയോട്ടിക്കുകളിൽ അസിത്രോമൈസിൻ എന്ന ദീർഘനേരം പ്രവർത്തിക്കുന്ന മരുന്നാണ് കൂടുതൽ ഫലപ്രാപ്തി നൽകുന്നത്.[25]
ടിമ്പാനോസ്റ്റമി ട്യൂബ്[തിരുത്തുക]
എഫ്യൂഷനുള്ള ക്രോണിക് അസുഖങ്ങളിൽ ടിമ്പാനോസ്റ്റമി ട്യൂബ് ("ഗ്രോമ്മറ്റ്") കർണ്ണപുടത്തിനുള്ളിൽ തിരുകി വയ്ക്കുന്നത് ശസ്ത്രക്രീയയ്ക്ക് ശേഷമുള്ള 6 മാസത്തേയ്ക്ക് അസുഖമുണ്ടാകാനുള്ള സാദ്ധ്യത കുറയ്ക്കും.[26] പക്ഷേ ഇതുമൂലം കേൾവിക്ക് ദീർഘകാലാടിസ്ഥാനത്തിൽ മെച്ചമൊന്നുമുണ്ടാകാറില്ല.[27] തന്മൂലം 6 മാസങ്ങൾക്കുള്ളിൽ 3 തവണയോ 1 വർഷത്തിനുള്ളിൽ 4 തവണയോ അസുഖം വരുകയോ അതിലൊരുപ്രാവശ്യം എഫ്യൂഷനുണ്ടാവുകയോ ചെയ്താലേ ഈ ചികിത്സ നടത്താറുള്ളൂ.[28]
നാട്ടുചികിത്സകൾ[തിരുത്തുക]
നാട്ടുചികിത്സകൾ എഫ്യൂഷനോടു കൂടിയ ഓട്ടൈറ്റിസ് മീഡിയയ്ക്ക് രോഗശാന്തി നൽകുന്നതായി തെളിവുകളൊന്നുമില്ലാത്തതിനാൽ അനുയോജ്യമല്ല.[29] ഗാൽബ്രെത്ത് ടെക്നിക് എന്നു പേരുള്ള വീട്ടിൽ വച്ച് ചെയ്യാവുന്ന ഒരു പ്രക്രീയ സ്രവങ്ങളുടെ ഒഴുകിപ്പോക്ക് മെച്ചപ്പെടുത്താനുദ്ദേശിച്ചുള്ളതാണ്.[30] ഒരു റാൻഡമൈസ്ഡ് കണ്ട്രോൾഡ് ക്ലിനിക്കൽ പരീക്ഷണത്തിൽ ഈ പ്രക്രീയ കൊണ്ട് പ്രയോജനമുണ്ടെന്ന് കണ്ടെത്തിയിരുന്നെങ്കിലും മതൊരു പരീക്ഷണത്തിൽ പ്രയോജനമുണ്ടെന്നോ ഇല്ലെന്നോ കണ്ടെത്താനായില്ല.[31]
പ്രോഗ്നോസിസ്[തിരുത്തുക]
ഈ അസുഖം കാരണം കുട്ടികൾക്കും അച്ഛനമ്മമാർക്കും ഉറക്കമില്ലാത്ത രാവുകൾ ധാരാളമുണ്ടാകും. അസുഖത്താൽ കർണ്ണപുടത്തിനുണ്ടാകുന്ന എല്ലാ ക്ഷതങ്ങളും ഉണങ്ങാറില്ല. മാസ്റ്റോയ്ഡിലേയ്ക്കും മെനിഞ്ചസിലേയ്ക്കും അണുബാധ പടരാൻ സാദ്ധ്യതയുണ്ട്. ചിലപ്പോൾ മരണം വരെ ഈ അസുഖം കാർണം ഉണ്ടാകാം. പനികാരണം ചിലപ്പോൾ കോട്ടലും ഉണ്ടായേക്കാം. അവശ്യമായ ആന്റിബയോട്ടിക് ചികിത്സ പല ദുർഘടാവസ്ഥകളെയും ഒഴിവാക്കും.[അവലംബം ആവശ്യമാണ്]
ബധിരത[തിരുത്തുക]
വീണ്ടും വീണ്ടും അക്യൂട്ട് ഓട്ടൈറ്റിസ് മീഡിയയോ, എഫ്യൂഷനോടുകൂടിയ ഓട്ടൈറ്റിസ് മീഡിയയോ, ക്രോണിക് ഓട്ടൈറ്റിസ് മീഡിയയോ ഉള്ളവർക്ക് ശബ്ദവാഹനത്തകരാറോ, ശബ്ദഗ്രഹണത്തിനോ നാഡീവ്യൂഹത്തിനോ ഉള്ള തകരാറുമൂലമുള്ള ബധിരതയുണ്ടാകാൻ സാദ്ധ്യത കൂടുതലാണ്. കോളിസ്റ്റിയറ്റോമയോ ഗ്രാനുലേഷൻ ടിഷ്യൂവോ മദ്ധ്യകർണ്ണത്തിലുണ്ടെങ്കിൽ ബധിരതയുടെ തോത് കൂടുതലായിരിക്കും.[32]
ശബ്ദവാഹനത്തകരാറുമൂലമുള്ള ബധിരത സംസാരശേഷിയെയും ബാധിക്കും.[33] പഠനങ്ങൾ ഓട്ടൈറ്റിസ് മീഡിയ പഠനശേഷിയെയും ശ്രദ്ധയെയും സമൂഹത്തിൽ ഇടപഴകുന്നതിനെയും ബാധിക്കുമെന്നും തെളിയിക്കുന്നു.[34] ഡിപ്രഷൻ, വ്യാകുലത എന്നീ അസുഖങ്ങളും ഓട്ടൈറ്റിസ് മീഡിയ ഉള്ളവരിൽ കൂടുതലായിരിക്കും.[35] രോഗാണുബാധ മാറി കേൾവി തിരിച്ചുകിട്ടിയാലും മദ്ധ്യകർണ്ണത്തിനും കോക്ലിയയ്ക്കും ചെറിയതൊതിലെങ്കിലും കേടുപാടുകൾ സംഭവിച്ചിട്ടുണ്ടാകും[36]
രോഗ ചരിത്രം[തിരുത്തുക]

ഓട്ടൈറ്റിസ് മീഡിയ ബാല്യകാലത്ത് സാധാരണ ഉണ്ടാകുന്ന അസുഖമാണ്. ഒരു സാധാരണ കുട്ടിക്ക് രണ്ടു മുതൽ മൂന്നു വരെ പ്രാവശ്യം ഒരു വർഷം ഈ അസുഖമുണ്ടാകാറുണ്ട്. ഡൗൺ സിൻഡ്രോം ഉള്ളവർക്ക് യൂസ്റ്റേഷ്യൻ നാളിയിൽ കൂടുതൽ കഠിനമായ വളവുകൾ ഉള്ളതിനാൽ അസുഖമുണ്ടാവാനും അതിനായി ശസ്ത്രക്രീയ ചെയ്യേണ്ടിവരാനുമുള്ള സാദ്ധ്യത അവർക്ക് കൂടുതലാണ്.
ഇതും കാണുക[തിരുത്തുക]
- ടിമ്പാനോമെട്രി
- ടിമ്പാനോസ്റ്റൊമി നാളി
- നവജാതശിശുക്കൾക്കു വേണ്ട പ്രാഥമിക വൈദ്യ പരിശോധനകൾ
- ഓട്ടോ അക്വസ്റ്റിക് എമിഷൻ
- കോക്ലിയർ ഇമ്പ്ലാന്റ്
അവലംബം[തിരുത്തുക]
- ↑ Roberts DB (1980). "The etiology of bullous myringitis and the role of mycoplasmas in ear disease: a review". Pediatrics. 65 (4): 761–6. PMID 7367083.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ "Management of chronic suppurative otitis media". Med J Aust. 180 (2): 91–3. 2004. Archived from the original (Letter) on 2011-04-13. Retrieved 2012-05-19.
- ↑ "Haemophilus influenzae type B (HiB)". World Health Organization. December 2005. Archived from the original on 2010-09-06. Retrieved 12 October 2010.
- ↑ Casselbrant ML, Mandel EM, Jung J, Ferrell RE, Tekely K, Szatkiewicz JP, Ray A, Weeks DE (2009-09-03). "Otitis media: a genome-wide linkage scan with evidence of susceptibility loci within the 17q12 and 10q22.3 regions". BMC Medical Genetics. 10: 85. doi:10.1186/1471-2350-10-85. PMC 2751750. PMID 19728873.
{{cite journal}}: CS1 maint: multiple names: authors list (link) CS1 maint: unflagged free DOI (link) - ↑ Dewey KG, Heinig MJ, Nommsen-Rivers LA (1995). "Differences in morbidity between breast-fed and formula-fed infants". J Pediatr. 126 (5 Pt 1): 696–702. doi:10.1016/S0022-3476(95)70395-0. PMID 7751991.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Rovers MM, Numans ME, Langenbach E, Grobbee DE, Verheij TJ, Schilder AG (2008). "Is pacifier use a risk factor for acute otitis media? A dynamic cohort study". Fam Pract. 25 (4): 233–6. doi:10.1093/fampra/cmn030. PMID 18562333.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Laine MK, Tähtinen PA, Ruuskanen O, Huovinen P, Ruohola A (2010). "Symptoms or symptom-based scores cannot predict acute otitis media at otitis-prone age". Pediatrics. 125 (5): e1154–61. doi:10.1542/peds.2009-2689. PMID 20368317.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Spremo S, Udovcić B (2007 May). "Acute mastoiditis in children: susceptibility factors and management". Bosn J Basic Med Sci. 7 (2): 127–31. PMID 17489747.
{{cite journal}}: Check date values in:|date=(help) - ↑ Klossek JM (2009 Jul-Aug). "Recherche et prise en charge de la porte d'entrée ORL des méningites aiguës bactériennes communautaires" [Diagnosis and management of ENT conditions responsible for acute community acquired bacterial meningitis]. Médecine et Maladies Infectieuses (in ഫ്രഞ്ച്). 39 (7–8): 554–9. doi:10.1016/j.medmal.2009.02.027. PMID 19419828.
{{cite journal}}: Check date values in:|date=(help) - ↑ Owen MJ, Baldwin CD, Swank PR, Pannu AK, Johnson DL, Howie VM (1993). "Relation of infant feeding practices, cigarette smoke exposure, and group child care to the onset and duration of otitis media with effusion in the first two years of life". J. Pediatr. 123 (5): 702–11. doi:10.1016/S0022-3476(05)80843-1. PMID 8229477.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Jansen AG, Hak E, Veenhoven RH, Damoiseaux RA, Schilder AG, Sanders EA (2009). Jansen, Angelique GSC (ed.). "Pneumococcal conjugate vaccines for preventing otitis media". Cochrane Database Syst Rev (2): CD001480. doi:10.1002/14651858.CD001480.pub3. PMID 19370566.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Abba K, Gulani A, Sachdev HS (2010). Abba, Katharine (ed.). "Zinc supplements for preventing otitis media". Cochrane Database Syst Rev (2): CD006639. doi:10.1002/14651858.CD006639.pub2. PMID 20166086.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Leach AJ, Morris PS (2006). Leach, Amanda J (ed.). "Antibiotics for the prevention of acute and chronic suppurative otitis media in children". Cochrane Database Syst Rev (4): CD004401. doi:10.1002/14651858.CD004401.pub2. PMID 17054203.
- ↑ Rovers MM, Schilder AG, Zielhuis GA, Rosenfeld RM (2004). "Otitis media". Lancet. 363: 564–573. PMID 14962529.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Pukander J, Luotonem J, Timonen M, Karma P (1985). "Risk factors affecting the occurrence of acute otitis media among 2-3 year old urban children". Acta Otolaryngol. 100: 260–265. PMID 4061076.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Etzel RA (1987). "Smoke and ear effusions". Pediatrics. 79: 309–311. PMID 3808812.
- ↑ Saarinen UM (1982). "Prolonged breast feeding as prophylaxis for recurrent otitis media". Acta Pediatr Scan. 71: 567–571. PMID 7136672.
- ↑ Sattout, A.; Jenner, R. (2008). "Best evidence topic reports. Bet 1. The role of topical analgesia in acute otitis media". Emerg Med J. 25 (2): 103–4. doi:10.1136/emj.2007.056648. PMID 18212148.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Coleman C, Moore M (2008). Coleman, Cassie (ed.). "Decongestants and antihistamines for acute otitis media in children". Cochrane Database Syst Rev (3): CD001727. doi:10.1002/14651858.CD001727.pub4. PMID 18646076.
- ↑ Damoiseaux R (2005). "Antibiotic treatment for acute otitis media: time to think again". CMAJ. 172 (5): 657–8. doi:10.1503/cmaj.050078. PMC 550637. PMID 15738492.
- ↑ Marchetti F, Ronfani L, Nibali S, Tamburlini G (2005). "Delayed prescription may reduce the use of antibiotics for acute otitis media: a prospective observational study in primary care". Arch Pediatr Adolesc Med. 159 (7): 679–84. doi:10.1001/archpedi.159.7.679. PMID 15997003.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Little P, Moore M, Warner G, Dunleavy J, Williamson I (2006). "Longer term outcomes from a randomised trial of prescribing strategies in otitis media". Br J Gen Pract. 56 (524): 176–82. PMC 1828260. PMID 16536957.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Bezáková, N; Damoiseaux, RA; Hoes, AW; Schilder, AG; Rovers, MM (2009). "Recurrence up to 3.5 years after antibiotic treatment of acute otitis media in very young Dutch children: survey of trial participants". BMJ (Clinical research ed.). 338: b2525. doi:10.1136/bmj.b2525. PMID 19567910.
- ↑ Kozyrskyj A, Klassen TP, Moffatt M, Harvey K (2010). Klassen, Terry P (ed.). "Short-course antibiotics for acute otitis media". Cochrane Database Syst Rev (9): CD001095. doi:10.1002/14651858.CD001095.pub2. PMID 20824827.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Gulani A, Sachdev HP, Qazi SA (January 2010). "Efficacy of short course (<4 days) of antibiotics for treatment of acute otitis media in children: a systematic review of randomized controlled trials". Indian Pediatr. 47 (1): 74–87. doi:10.1007/s13312-010-0010-9. PMID 19736367.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ McDonald S, Langton Hewer CD, Nunez DA (2008). McDonald, Stephen (ed.). "Grommets (ventilation tubes) for recurrent acute otitis media in children". Cochrane Database Syst Rev (4): CD004741. doi:10.1002/14651858.CD004741.pub2. PMID 18843668.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Browning GG, Rovers MM, Williamson I, Lous J, Burton MJ (2010). Browning, George G (ed.). "Grommets (ventilation tubes) for hearing loss associated with otitis media with effusion in children". Cochrane Database Syst Rev (10): CD001801. doi:10.1002/14651858.CD001801.pub3. PMID 20927726.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Wilson SA, Mayo H, Fisher M (2003). "Clinical inquiries. Are tympanostomy tubes indicated for recurrent acute otitis media?" (PDF). J Fam Pract. 52 (5): 403–4, 406. PMID 12737775. Archived from the original (PDF) on 2011-07-20. Retrieved 2012-05-19.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Rosenfeld RM, Culpepper L, Yawn B, Mahoney MC (2004). "Otitis media with effusion clinical practice guideline". Am Fam Physician. 69 (12): 2776, 2778–9. PMID 15222643.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Pratt-Harrington D (2000). "Galbreath technique: a manipulative treatment for otitis media revisited". J Am Osteopath Assoc. 100 (10): 635–9. PMID 11105452.
{{cite journal}}: Unknown parameter|month=ignored (help)[പ്രവർത്തിക്കാത്ത കണ്ണി] - ↑ Bronfort G, Haas M, Evans R, Leininger B, Triano J (2010). "Effectiveness of manual therapies: the UK evidence report" (PDF). Chiropr Osteopat. 18: 3. doi:10.1186/1746-1340-18-3. PMC 2841070. PMID 20184717.
{{cite journal}}: CS1 maint: multiple names: authors list (link) CS1 maint: unflagged free DOI (link) - ↑ Da Costa SS; Rosito, Letícia Petersen Schmidt; Dornelles, Cristina (February 2009). "Sensorineural hearing loss in patients with chronic otitis media". Eur Arch Otorhinolaryngol. 266 (2): 221–4. doi:10.1007/s00405-008-0739-0. PMID 18629531.
- ↑ Roberts K (June 1997). "A preliminary account of the effect of otitis media on 15-month-olds' categorization and some implications for early language learning". J Speech Lang Hear Res. 40 (3): 508–18. PMID 9210110.[പ്രവർത്തിക്കാത്ത കണ്ണി]
- ↑ Bidadi S, Nejadkazem M, Naderpour M (November 2008). "The relationship between chronic otitis media-induced hearing loss and the acquisition of social skills". Otolaryngol Head Neck Surg. 139 (5): 665–70. doi:10.1016/j.otohns.2008.08.004. PMID 18984261.
{{cite journal}}: CS1 maint: multiple names: authors list (link)[പ്രവർത്തിക്കാത്ത കണ്ണി] - ↑ Gouma P, Mallis A, Daniilidis V, Gouveris H, Armenakis N, Naxakis S (January 2011). "Behavioral trends in young children with conductive hearing loss: a case-control study". Eur Arch Otorhinolaryngol. 268 (1): 63–6. doi:10.1007/s00405-010-1346-4. PMID 20665042.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Yilmaz S, Karasalihoglu AR, Tas A, Yagiz R, Tas M (February 2006). "Otoacoustic emissions in young adults with a history of otitis media". J Laryngol Otol. 120 (2): 103–7. doi:10.1017/S0022215105004871. PMID 16359151.
{{cite journal}}: CS1 maint: multiple names: authors list (link)
പുറത്തേയ്ക്കുള്ള കണ്ണികൾ[തിരുത്തുക]
- Neff MJ (June 2004). "AAP, AAFP, AAO-HNS release guideline on diagnosis and management of otitis media with effusion". Am Fam Physician. 69 (12): 2929–31. PMID 15222658.