ബോട്ടുലിസം
| Botulism | |
|---|---|
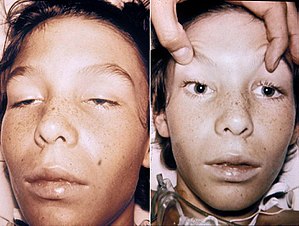 | |
| A 14-year-old with botulism, characterised by weakness of the eye muscles and the drooping eyelids shown in the left image, and dilated and non-moving pupils shown in the right image. This youth was fully conscious. | |
| ഉച്ചാരണം | |
| സ്പെഷ്യാലിറ്റി | Infectious disease, gastroenterology |
| ലക്ഷണങ്ങൾ | Weakness, trouble seeing, feeling tired, trouble speaking[1] |
| സങ്കീർണത | Respiratory failure[2] |
| സാധാരണ തുടക്കം | 12 to 72 hours[2] |
| കാലാവധി | Variable[2] |
| കാരണങ്ങൾ | Clostridium botulinum[1] |
| ഡയഗ്നോസ്റ്റിക് രീതി | Finding the bacteria or their toxin[1] |
| ഡിഫറൻഷ്യൽ ഡയഗ്നോസിസ് | Myasthenia gravis, Guillain–Barré syndrome, Amyotrophic lateral sclerosis, Lambert Eaton syndrome[3] |
| പ്രതിരോധം | Proper food preparation, no honey for children less than one[1] |
| Treatment | Antitoxin, antibiotics, mechanical ventilation[1] |
| രോഗനിദാനം | ~7.5% risk of death[1] |
ക്ലോസ്ട്രീഡിയം ബോട്ടുലിനം എന്ന ബാക്റ്റീരിയ ഉൽപ്പാദിപ്പിക്കുന്ന ബോട്ടുലിനം എന്ന വിഷപദാർത്ഥമുണ്ടാക്കുന്ന മാരകമായ രോഗമാണ് ബോട്ടുലിസം (Botulism). [1] ബലഹീനത, കാഴ്ച മങ്ങൽ, ക്ഷീണം, സംസാരിക്കുന്നതിൽ ബുദ്ധിമുട്ട് എന്നീ ലക്ഷണങ്ങളോടെയാണ് രോഗം ആരംഭിക്കുന്നത്. ഇത് പിന്നീട് കൈകൾ, നെഞ്ചിലെ പേശികൾ, കാലുകൾ എന്നിവയുടെ ബലഹീനതയ്ക്ക് കാരണമാകാം. ഛർദ്ദി, അടിവയറ്റിലെ വീക്കം, വയറിളക്കം എന്നിവയും ഉണ്ടാകാം. ഈ രോഗം സാധാരണയായി ബോധത്തെ ബാധിക്കുകയോ പനി ഉണ്ടാക്കുകയോ ചെയ്യുന്നില്ല.
ബോട്ടുലിസം പല തരത്തിൽ ബാധിക്കാം.[1] ഇതിന് കാരണമാകുന്ന ബാക്ടീരിയയുടെ സ്പോറുകൾ മണ്ണിലും വെള്ളത്തിലും സാധാരണമാണ്. കുറഞ്ഞ ഓക്സിജൻ അളവിലും പ്രത്യേക താപനിലയിലും എത്തുമ്പോൾ അവ ബോട്ടുലിനം ടോക്സിൻ ഉത്പാദിപ്പിക്കുന്നു. വിഷവസ്തു അടങ്ങിയ ഭക്ഷണം കഴിക്കുമ്പോഴാണ് ഭക്ഷ്യജന്യ ബോട്ടുലിസം സംഭവിക്കുന്നത്. മനുഷ്യരിലെ കുടലിൽ ബാക്ടീരിയ വികസിക്കുകയും വിഷവസ്തു പുറത്തുവിടുകയും ചെയ്യുമ്പോൾ ശിശുബോട്ടുലിസം സംഭവിക്കുന്നു. ആറുമാസത്തിൽ താഴെയുള്ള കുട്ടികളിൽ ഇത് കൂടുതലായി സംഭവിക്കുന്നു, കാരണം ആ സമയത്തിനുശേഷം സംരക്ഷണ സംവിധാനങ്ങൾ വികസിക്കുന്നു. മയക്കുമരുന്ന് കുത്തിവയ്ക്കുന്നവരിലാണ് 'മുറിവ് ബോട്ടുലിസം' കൂടുതലായി കാണപ്പെടുന്നത്. ഈ സാഹചര്യത്തിൽ, രോഗകാരി മുറിവിലേക്ക് പ്രവേശിക്കുന്നു, ഓക്സിജന്റെ അഭാവത്തിൽ വിഷവസ്തു പുറത്തുവിടുന്നു. ഇത് ആളുകൾക്കിടയിൽ നേരിട്ട് പകരുന്നില്ല. സംശയാസ്പദമായ വ്യക്തിയിൽ വിഷവസ്തുക്കളോ ബാക്ടീരിയകളോ കണ്ടെത്തി രോഗനിർണയം സ്ഥിരീകരിക്കാം.
ശരിയായ ഭക്ഷണം തയ്യാറാക്കുന്നതിലൂടെ ബോട്ടുലിസം പ്രതിരോധിക്കാം. വിഷവസ്തു 85 °C (185 °F) ൽ കൂടുതൽ ചൂടാക്കി നശിപ്പിക്കാം. തേനിൽ ബാക്ടീരിയയുടെ സ്പോറുകൾ അടങ്ങിയിരിക്കാം, ഇക്കാരണത്താൽ 12 മാസത്തിൽ താഴെയുള്ള കുട്ടികൾക്ക് തേൻ നൽകരുത്. ഒരു ആന്റിടോക്സിൻ ഉപയോഗിച്ചാണ് ചികിത്സ. സ്വന്തമായി ശ്വസിക്കാനുള്ള കഴിവ് നഷ്ടപ്പെടുന്നവരിൽ, മെക്കാനിക്കൽ വെന്റിലേഷൻ മാസങ്ങളോളം ആവശ്യമായി വന്നേക്കാം. മുറിവ് ബോട്ടുലിസത്തിന് ആൻറിബയോട്ടിക്കുകൾ ഉപയോഗിക്കാം. 5 മുതൽ 10% ആളുകളിൽ മരണം സംഭവിക്കുന്നു. ബോട്ടുലിസം മറ്റ് പല മൃഗങ്ങളെയും ബാധിക്കുന്നു. [1] ലാറ്റിൻ ഭാഷയിൽ നിന്നുള്ള സോസേജ് എന്ന അർത്ഥമുള്ള ബോട്ടുലസ് എന്ന പദത്തിൽ നിന്നാണ് ബോട്ടുലിൻ എന്ന വാക്കുണ്ടായത്. [4] ബോട്ടുലിസത്തിന്റെ ആദ്യകാല വിവരണങ്ങൾ ജർമ്മനിയിൽ നിന്നും 1793 കാലത്തേത്പോലും കണ്ടെത്തിയിട്ടുണ്ട്. [5]
അടയാളങ്ങളും ലക്ഷണങ്ങളും[തിരുത്തുക]
ശിരോനാഡികൾ നിയന്ത്രിക്കുന്ന പേശികളിലാണ് ബോട്ടുലിസത്തിന്റെ പേശി ബലഹീനത ആരംഭിക്കുന്നത്. കണ്ണിന്റെ ചലനങ്ങൾ, മുഖത്തെ പേശികൾ, ചവയ്ക്കൽ, വിഴുങ്ങൽ എന്നിവ നിയന്ത്രിക്കുന്ന പേശികൾ ബലഹീനമാകുന്നതിനാൽ, ദ്വിനേത്രദർശനം ഇല്ലാതെയാവുക, രണ്ട് കൺപോളകളും തൂങ്ങുക, മുഖഭാവം നഷ്ടപ്പെടുക, വിഴുങ്ങൽ പ്രശ്നങ്ങൾ എന്നിവ ഉണ്ടാകാം. പേശികളെ ബാധിക്കുന്നതിനൊപ്പം, ഇത് നാഡീവ്യവസ്ഥയിലും തടസ്സമുണ്ടാക്കാം . വരണ്ട വായയും തൊണ്ടയും (ഉമിനീർ ഉൽപാദനം കുറയുന്നത് കാരണം), പോസ്റ്റുറൽ ഹൈപ്പോടെൻഷൻ (നിൽക്കുമ്പോൾ രക്തസമ്മർദ്ദം കുറയുന്നു), പെരിസ്റ്റാൾസിസ് തടയപ്പെടുന്നതിനാൽ മലബന്ധം എന്നിവ അനുഭവപ്പെടുന്നു. ചില വിഷവസ്തുക്കൾ (ബി, ഇ) ഓക്കാനം, ഛർദ്ദി, എന്നിവയും സംസാരിക്കാനുള്ള ബുദ്ധിമുട്ടും ഉണ്ടാക്കുന്നു . ബലഹീനത പിന്നീട് കൈകളിലേക്കും (തോളിൽ തുടങ്ങി കൈത്തണ്ടയിലേക്കും) കാലുകളിലേക്കും (തുടകളിൽ നിന്ന് കാലുകളിലേക്കും) വ്യാപിക്കുന്നു. [6]
കഠിനമായ ബോട്ടുലിസം ശ്വസനപേശികളുടെ ചലനം കുറയ്ക്കുന്നതിലേക്ക് നയിക്കുന്നു, അതിനാൽ വാതക കൈമാറ്റത്തിൽ പ്രശ്നങ്ങളുണ്ടാക്കുകയും ഡിസ്പ്നിയ (ശ്വസിക്കാൻ ബുദ്ധിമുട്ട്) അനുഭവപ്പെടുകയും ചെയ്യാം. കഠിനമാകുമ്പോൾ ശ്വസനപരാജയം കാരണം മരണത്തിന് ഇടയാക്കും. [6]
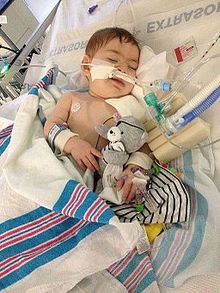
ശിശുബോട്ടുലിസം ( ഫ്ലോപ്പി ബേബി സിൻഡ്രോം എന്നും അറിയപ്പെടുന്നു) ആദ്യമായി നിർണ്ണയിക്കപ്പെട്ടത് 1976 ലാണ്. ഇത് യുണൈറ്റഡ് സ്റ്റേറ്റ്സിലെ ബോട്ടുലിസത്തിന്റെ ഏറ്റവും സാധാരണമായ രൂപമാണ്. ജീവിതത്തിന്റെ ആദ്യ വർഷത്തിൽ തന്നെ ശിശുക്കൾ ബോട്ടുലിസത്തിന് ഇരയാകുന്നു. 90 ശതമാനത്തിലധികം കേസുകളും ആറ് മാസത്തിൽ താഴെയുള്ള ശിശുക്കളിൽ സംഭവിക്കുന്നു. [7]
ക്ലോസ്ട്രീഡിയം ബോട്ടുലിനത്തിന്റെ അറിയപ്പെടുന്ന ഒരു സംഭരണിയാണ് തേൻ. ഇത് ശിശു ബോട്ടുലിസവുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു. ഇക്കാരണത്താൽ ഒരു വയസ്സിന് താഴെയുള്ള ശിശുക്കൾക്ക് തേൻ ശുപാർശ ചെയ്യുന്നില്ല. [8] എന്നിരുന്നാലും, ശിശു ബോട്ടുലിസത്തിന്റെ മിക്ക കേസുകളും സ്വാഭാവിക പരിതസ്ഥിതിയിൽ നിന്ന് സ്പോർസ് സ്വീകരിക്കുന്നതിലൂടെ ഉണ്ടാകാമെന്ന് കരുതപ്പെടുന്നു. സർവ്വവ്യാപിയായി മണ്ണിൽ വസിക്കുന്ന ബാക്ടീരിയയാണ് ക്ലോസ്ട്രിഡിയം ബോട്ടുലിനം . പല ശിശു ബോട്ടുലിസം രോഗികളും ഒരു നിർമ്മാണ സ്ഥലത്തിനോ മലിനമായ മണ്ണിന് സമീപമോ താമസിക്കുന്നതായി തെളിയിക്കപ്പെട്ടിട്ടുണ്ട്. [9]
ബോട്ടുലിസം, ശ്വസന തകരാറുമൂലം മരണത്തിന് കാരണമാകും. എന്നിരുന്നാലും, കഴിഞ്ഞ 50 വർഷങ്ങളിൽ, മെച്ചപ്പെട്ട പിന്തുണാ പരിചരണം മൂലം മരിക്കുന്ന ബോട്ടുലിസം രോഗികളുടെ അനുപാതം ഏകദേശം 50% ൽ നിന്ന് 7% ആയി കുറഞ്ഞു. കഠിനമായ ബോട്ടുലിസമുള്ള ഒരു രോഗിക്ക് മെക്കാനിക്കൽ വെന്റിലേഷനും ( വെന്റിലേറ്ററിലൂടെ ശ്വസന പിന്തുണയും) തീവ്രമായ മെഡിക്കൽ, നഴ്സിംഗ് പരിചരണവും ആവശ്യമായി വന്നേക്കാം. ആശുപത്രി വിട്ട ശേഷം വ്യക്തിക്ക് പുനരധിവാസ തെറാപ്പി ആവശ്യമായി വന്നേക്കാം. [10]
കാരണം[തിരുത്തുക]

അറിയപ്പെടുന്ന ഏറ്റവും ശക്തമായ വിഷവസ്തുക്കളിൽ ഒന്നാണ് ബോട്ടുലിനം ടോക്സിൻ : ശ്വസിക്കുമ്പോൾ ഒരു മൈക്രോഗ്രാം പോലും മനുഷ്യർക്ക് മാരകമാണ്. [11] സോമാറ്റിക് നാഡീവ്യവസ്ഥയിലെ ന്യൂറോ മസ്കുലർ ജംഗ്ഷനുകളുടെ പ്രിസൈനാപ്റ്റിക് മെംബറേനിൽ നിന്ന് എക്സിറ്റേറ്ററി ന്യൂറോ ട്രാൻസ്മിറ്റർ അസറ്റൈൽകോളിൻ പുറത്തുവിടുന്നത് തടയുന്നതിലൂടെ നാഡികളുടെ പ്രവർത്തനം ( ന്യൂറോമസ്കുലർ ഉപരോധം ) തടസ്സപ്പെടുത്തുന്നു. ഇത് പക്ഷാഘാതത്തിന് കാരണമാകുന്നു. തീവ്രമായ ബോട്ടുലിസം, നെഞ്ചിലെ പേശികളെ തളർത്തുന്നതിലൂടെ ശ്വസന തകരാറിന് കാരണമാകും; ഇത് ശ്വസന തടസ്സമുണ്ടാക്കുന്നു.[12] കൂടാതെ, മസ്കറിനിക് നാഡി സിനാപ്സുകളുടെ പ്രിസൈനാപ്റ്റിക് മെംബ്രണുകളിൽ നിന്നുള്ള അസറ്റൈൽകോളിൻ റിലീസ് തടയുന്നു.
എല്ലാ സാഹചര്യങ്ങളിലും, അസുഖം ഉണ്ടാകുന്നത് വായുരഹിതമായ അവസ്ഥയിൽ ക്ലോസ്ട്രീഡിയം ബോട്ടുലിനം ഉൽപാദിപ്പിക്കുന്ന ബോട്ടുലിനം ടോക്സിൻ ആണ്, അല്ലാതെ ബാക്ടീരിയയല്ല.[13]
ബോട്ടുലിനം ശരീരത്തിൽ പ്രവേശിക്കുന്നതിനുള്ള സാധ്യതകൾ:[തിരുത്തുക]
കുടലിന്റെ കോളനിവൽക്കരണം[തിരുത്തുക]
പാശ്ചാത്യ രാജ്യങ്ങളിലെ ഏറ്റവും സാധാരണമായ രൂപം ശിശുബോട്ടുലിസമാണ്. ജീവിതത്തിന്റെ ആദ്യഘട്ടത്തിൽ ചെറുകുടലിൽ ബാക്ടീരിയയുമായി കോളനിവത്കരിക്കപ്പെട്ട ശിശുക്കളിലാണ് ഇത് സംഭവിക്കുന്നത്. ബാക്ടീരിയ പിന്നീട് വിഷവസ്തു ഉൽപാദിപ്പിക്കുന്നു, ഇത് രക്തത്തിലേക്ക് ആഗിരണം ചെയ്യപ്പെടുന്നു. ജീവിതത്തിന്റെ ആദ്യ വർഷത്തിൽ തേൻ കഴിക്കുന്നത് ശിശു ബോട്ടുലിസത്തിനുള്ള അപകട ഘടകമാണെന്ന് തിരിച്ചറിഞ്ഞു; ഇത് എല്ലാ കേസുകളിലും അഞ്ചിലൊന്ന് ഘടകമാണ്. [6] ശിശു ബോട്ടുലിസത്തിന്റെ തീവ്രരൂപത്തെ കുടൽ ടോക്സീമിയ എന്ന് വിളിക്കുന്നു, ഇത് വളരെ അപൂർവമാണ്.
ഭക്ഷണം[തിരുത്തുക]
അനുചിതമായി സംരക്ഷിക്കപ്പെട്ടിട്ടുള്ള ഭക്ഷണ പാത്രങ്ങളിൽ ബാക്ടീരിയ ഉൽപാദിപ്പിക്കുന്ന വിഷവസ്തുവാണ് ഭക്ഷണത്തിലൂടെ ഉണ്ടാകുന്ന ബോട്ടുലിസത്തിന്റെ ഏറ്റവും സാധാരണ കാരണം. ഉയർന്ന ലവണാംശം അല്ലെങ്കിൽ അസിഡിറ്റി ഇല്ലാതെ അച്ചാറിട്ട മത്സ്യം, അതുപോലെ തന്നെ ഉയർന്ന താപനിലയിൽ സൂക്ഷിച്ചിരിക്കുന്ന പുകച്ച മത്സ്യം (Smoked fish) എന്നിവ അപകടസാധ്യതയുണ്ടാക്കുന്നു. അനുചിതമായി ടിന്നിലടച്ച ഭക്ഷണവും രോഗകാരണമാകുന്നു.
മുറിവ്[തിരുത്തുക]
മുറിവിലൂടെ ബാക്ടീരിയ രക്തത്തിലെത്താം. ഇത്, വിഷവസ്തുക്കളെ രക്തപ്രവാഹത്തിലേക്ക് സ്രവിക്കുന്നു. 1990 മുതൽ ഇൻട്രാവെനസ് മയക്കുമരുന്ന് ഉപയോഗിക്കുന്നവരിൽ ഇത് വളരെ സാധാരണമാണ്. [6] 29% കേസുകളിൽ മുറിവാണ് ബോട്ടുലിസം ഉണ്ടാക്കുന്നത്.
ശ്വസനം[തിരുത്തുക]
ലബോറട്ടറി തൊഴിലാളികളിൽ ശ്വസനത്തിലൂടെ ബോട്ടുലിസമുണ്ടായതായി ഒറ്റപ്പെട്ട കേസുകളുണ്ട്.
കുത്തിവയ്പ്പ്[തിരുത്തുക]
ബോട്ടുലിനം ടോക്സിൻ കുത്തിവച്ച സ്ഥലത്ത് നിന്ന് ബോട്ടുലിസത്തിന്റെ ലക്ഷണങ്ങൾ ഉണ്ടാകാം. സൗന്ദര്യവർദ്ധക ഉപയോഗത്തിനായി ബോട്ടുലിനം ടോക്സിന്റെ ചെറിയ മാത്ര, ചലന വൈകല്യങ്ങൾ ചികിത്സിക്കാൻ ഉപയോഗിക്കുന്ന വലിയ മാത്രകൾ കാരണമാണ് ഇത് സാധാരണയായി സംഭവിക്കുന്നത്. [6] 2008 ലെ ഒരു അവലോകനത്തെത്തുടർന്ന് എഫ്ഡിഎ ഈ ആശങ്കകളെ ഒരു ബ്ലാക്ക് ബോക്സ് മുന്നറിയിപ്പായി ചേർത്തു. [14]
മെക്കാനിസം[തിരുത്തുക]
ക്ലോസ്ട്രിഡിയം ബോട്ടുലിനം എന്ന ബാക്ടീരിയ വഴി വായുരഹിതമായ സാഹചര്യങ്ങളിൽ (ഓക്സിജൻ ഇല്ലാത്ത സ്ഥലത്ത്) ഉത്പാദിപ്പിക്കപ്പെടുന്ന പ്രോട്ടീൻ ബോട്ടുലിനം ടോക്സിനാണ് വിഷവസ്തു .
ക്ലോസ്ട്രിഡിയം ബോട്ടുലിനം ഒരു വലിയ വായുരഹിത ഗ്രാം പോസിറ്റീവ് എൻഡോസ്പോറാണ്. [15]
എ മുതൽ എച്ച് വരെയുള്ള അക്ഷരങ്ങൾ സൂചിപ്പിക്കുന്ന ബാക്ടീരിയയുടെ എട്ട് സീറോളജിക്കൽ ഇനങ്ങൾ ഉണ്ട്, ഇവയിൽ നിന്നുള്ള വിഷവസ്തു ഒരേ രീതിയിൽ പ്രവർത്തിക്കുകയും സമാനമായ ലക്ഷണങ്ങൾ ഉണ്ടാക്കുകയും ചെയ്യുന്നു. മോട്ടോർ നാഡികൾ അസറ്റൈൽകോളിൻ പുറത്തുവിടുന്നത് തടയുന്നു, ഇത് പക്ഷാഘാതത്തിനും മങ്ങിയ കാഴ്ചയുടെ ലക്ഷണങ്ങൾക്കും കാരണമാകുന്നു.
ബോട്ടുലിനം ടോക്സിൻ 8 ന്യൂറോടോക്സിനുകളായി (എ, ബി, സി [സി 1, സി 2], ഡി, ഇ, എഫ്, ജി എന്നിങ്ങനെ ലേബൽ ചെയ്തിരിക്കുന്നു), അവ ആന്റിജനിക്, സീറോളജിക്കൽ വ്യതിരിക്തവും എന്നാൽ ഘടനാപരമായി സമാനവുമാണ്. എ, ബി, ഇ, (അപൂർവ്വമായി) എഫ് എന്നിവയാണ് മനുഷ്യ ബോട്ടുലിസം ഉണ്ടാകുന്നത്. സി, ഡി തരങ്ങൾ മറ്റ് മൃഗങ്ങളിൽ മാത്രം വിഷാംശം ഉണ്ടാക്കുന്നു.
നാൽപത് വർഷത്തിനുള്ളിൽ കണ്ടെത്തിയ ആദ്യത്തെ പുതിയ ബോട്ടുലിസം ന്യൂറോടോക്സിൻ എച്ച് തരം കണ്ടെത്തിയ വാർത്ത 2013 ഒക്ടോബറിൽ ശാസ്ത്രജ്ഞർ പുറത്തുവിട്ടു. എന്നിരുന്നാലും, കൂടുതൽ പഠനങ്ങൾ എഫ്, എ (എഫ്, എ) തരങ്ങളുടെ ഭാഗങ്ങളുള്ള ഒരു ചിമെറിക് വിഷവസ്തുവാണെന്ന് കണ്ടെത്തി. [16]
ബാക്ടീരിയകൾ സമ്മർദ്ദത്തിലായിരിക്കുമ്പോൾ, അവ നിഷ്ക്രിയമായ സ്പോർസ് വികസിപ്പിക്കുന്നു. അവയുടെ സ്വാഭാവിക ആവാസ വ്യവസ്ഥകൾ മണ്ണിലാണ്. അരുവികൾ, തടാകങ്ങൾ, തീരദേശ ജലം, സമുദ്രം എന്നിവയുടെ അടിഭാഗത്തെ അവശിഷ്ടങ്ങളിൽ ഉൾക്കൊള്ളുന്നു. ചില തരം സസ്തനികളുടെ കുടൽ നിവാസികളാണ് (ഉദാ. കുതിരകൾ, കന്നുകാലികൾ, മനുഷ്യർ). സ്പോർസ് അവയുടെ നിഷ്ക്രിയ രൂപത്തിൽ വർഷങ്ങളോളം നിലനിൽക്കും. [17]
രോഗനിർണയം[തിരുത്തുക]
ശിശുക്കളിലെ ബോട്ടുലിസത്തിന്, അടയാളങ്ങളിലും ലക്ഷണങ്ങളിലും രോഗനിർണയം നടത്തണം. ഒരു മലം അല്ലെങ്കിൽ എനിമാ മാതൃക പരിശോധിച്ചാണ് രോഗനിർണയം സ്ഥിരീകരിക്കുന്നത്.
പ്രതിരോധം[തിരുത്തുക]
ബാക്റ്റീരിയയോ തിളപ്പിച്ച് നശിപ്പിക്കാമെങ്കിലും സ്പോർസ് നശിപ്പിക്കാനാകില്ല.[18] [19] [20]
12 മാസത്തിൽ താഴെയുള്ള ശിശുക്കൾക്ക് തേൻ നൽകുന്നത് ഒഴിവാക്കുക എന്നതാണ് ശിശു ബോട്ടുലിസത്തിന് ശുപാർശ ചെയ്യപ്പെടുന്ന ഒരു പ്രതിരോധ മാർഗ്ഗം. മുതിർന്ന കുട്ടികളിലും മുതിർന്നവരിലും സി. ബോട്ടുലിനത്തിന്റെ വികസനം സാധാരണ കുടൽ ബാക്ടീരിയ തടയുന്നു . [21] വാണിജ്യപരമായി ടിന്നിലടച്ച സാധനങ്ങൾ 121 °C (250 °F) ന് ഒരു പ്രഷർ കുക്കറിൽ "ബോട്ടുലിനം പാചകത്തിന്" വിധേയമാക്കേണ്ടതുണ്ട്.
ബോട്ടുലിസം വിഷവസ്തു ഉയർന്ന താപനിലയിൽ നശിപ്പിക്കപ്പെടുന്നതിനാൽ, ടിന്നിലടച്ച ഭക്ഷണങ്ങൾ കഴിക്കുന്നതിനുമുമ്പ് 10 മിനിറ്റ് തിളപ്പിക്കുക. [22] ബാക്ടീരിയകൾ വളരുന്ന ഭക്ഷണം അടങ്ങിയ മെറ്റൽ ക്യാനുകൾ ബാക്ടീരിയയുടെ വളർച്ചയിൽ നിന്നുള്ള വാതക ഉൽപാദനം നടത്തുന്നതിനാൽ, അത്തരം ക്യാനുകൾ ഉപേക്ഷിക്കണം. [23]
വാക്സിൻ[തിരുത്തുക]
വാക്സിനുകൾ വികസിച്ചുകൊണ്ടിരിക്കുകയാണ്, പക്ഷേ അവയ്ക്ക് ദോഷങ്ങളുമുണ്ട്, ചില സാഹചര്യങ്ങളിൽ അവ അപകടകരമായ നേറ്റീവ് പ്രവർത്തനത്തിലേക്ക് മടങ്ങിവരാമെന്ന ആശങ്കയുമുണ്ട്. [1] 2017 ലെ കണക്കനുസരിച്ച് മെച്ചപ്പെട്ട വാക്സിൻ വികസിപ്പിക്കാനുള്ള പ്രവർത്തനങ്ങൾ നടക്കുന്നുണ്ടെങ്കിലും ബോട്ടുലിസത്തിനെതിരായ ഒരു വാക്സിനും യുഎസ് എഫ്ഡിഎ (US FDA) അംഗീകരിച്ചിട്ടില്ല. [24] [25]
ചികിത്സ[തിരുത്തുക]
ബോട്ടുലിൻ ആന്റിടോക്സിൻ ഉപയോഗിച്ചാണ് ബോട്ടുലിസം ചികിൽസ നടത്തുന്നത്.[1]
ബോട്ടുലിസത്തിനായുള്ള സഹായ പരിചരണത്തിൽ ശ്വസന പ്രവർത്തനം നിരീക്ഷിക്കുന്നത് ഉൾപ്പെടുന്നു. പക്ഷാഘാതം മൂലമുള്ള ശ്വാസകോശ സംബന്ധമായ തകരാറിന് 2 മുതൽ 8 ആഴ്ച വരെ മെക്കാനിക്കൽ വെന്റിലേഷൻ ആവശ്യമാണ്, കൂടാതെ തീവ്രമായ മെഡിക്കൽ, നഴ്സിംഗ് പരിചരണവും. ഈ സമയത്തിനുശേഷം, പുതിയ ന്യൂറോ മസ്കുലർ കണക്ഷനുകൾ രൂപപ്പെടുന്നതിനാൽ പക്ഷാഘാതം സാധാരണയായി മെച്ചപ്പെടുന്നു. [26]
വയറുവേദന കേസുകളിൽ എനിമാ ഉപയോഗിച്ചും മറ്റും ദഹനനാളത്തിലെ മലിനമായ ഭക്ഷണം നീക്കംചെയ്യാൻ ഡോക്ടർമാർ ശ്രമിച്ചേക്കാം. വിഷവസ്തു ഉൽപാദിപ്പിക്കുന്ന ബാക്ടീരിയയുടെ ഉറവിടം നീക്കം ചെയ്യുന്നതിനായി മുറിവുകളെ ചികിത്സിക്കണം. [27]
ആന്റിടോക്സിൻ[തിരുത്തുക]
നിഷ്ക്രിയ രോഗപ്രതിരോധത്തിലൂടെ രക്തചംക്രമണവ്യൂഹത്തിലെ ബോട്ടുലിനം ടോക്സിനെ നിർവീര്യമാക്കുന്ന ആന്റിബോഡികൾ ബോട്ടുലിനം ആന്റിടോക്സിൻ ഉൾക്കൊള്ളുന്നു. [28] ഇത് ന്യൂറോ മസ്കുലർ ജംഗ്ഷനുമായി ബന്ധിപ്പിക്കുന്നതിൽ നിന്ന് അധിക വിഷവസ്തുക്കളെ തടയുന്നു.
ശിശു ബോട്ടുലിസത്തിന് സാധാരണയായി ദീർഘകാല പാർശ്വഫലങ്ങളില്ല. ആശുപത്രിയിൽ പ്രവേശിപ്പിച്ച കുഞ്ഞുങ്ങൾക്ക് മരണനിരക്ക് 2% ൽ കുറവാണ്. [29]
അവലംബം[തിരുത്തുക]
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 "Fact sheets - Botulism". World Health Organization. 10 January 2018. Retrieved 23 March 2019.
- ↑ 2.0 2.1 2.2 "Consumers - Foodborne Illnesses: What You Need to Know". FDA (in ഇംഗ്ലീഷ്). Retrieved 11 May 2018.
- ↑ Caterino, Jeffrey M.; Kahan, Scott (2003). In a Page: Emergency medicine. Lippincott Williams & Wilkins. p. 122. ISBN 9781405103572.
{{cite book}}: Unknown parameter|name-list-format=ignored (|name-list-style=suggested) (help) - ↑ Lewis, Charlton T.; Short, Charles. "bŏtŭlus". A Latin Dictionary. Archived from the original on 2014-08-14. Retrieved 2014-06-09.
- ↑ Truong, Daniel; Dressler, Dirk; Hallett, Mark; Zachary, Christopher (2014). Manual of Botulinum Toxin Therapy (in ഇംഗ്ലീഷ്) (2 ed.). Cambridge University Press. p. 1. ISBN 9781107654334. Archived from the original on 2017-09-10.
{{cite book}}: Unknown parameter|name-list-format=ignored (|name-list-style=suggested) (help) - ↑ 6.0 6.1 6.2 6.3 6.4 "Botulism". Clinical Infectious Diseases. 41 (8): 1167–73. October 2005. doi:10.1086/444507. PMID 16163636.
- ↑ Arnon SS (2004). "Infant Botulism" (PDF). In Feigin RD, Cherry JD, Demmler GJ, Kaplan SL (eds.). Textbook of Pediatric Infectious Diseases (5th ed.). Philadelphia: WB Saunders. pp. 1758–66. Archived from the original (PDF) on 2011-07-26.
- ↑ "Clostridium botulinum and the clinical laboratorian: a detailed review of botulism, including biological warfare ramifications of botulinum toxin". Archives of Pathology & Laboratory Medicine. 128 (6): 653–62. June 2004. doi:10.1043/1543-2165(2004)128<653:CBATCL>2.0.CO;2 (inactive 2020-01-22). PMID 15163234.
{{cite journal}}: CS1 maint: DOI inactive as of ജനുവരി 2020 (link) - ↑ "Infant botulism: two recent cases and literature review". Journal of Child Neurology. 23 (11): 1336–46. November 2008. doi:10.1177/0883073808318200. PMID 18984848.
- ↑ "Clostridium perfringens". U.S. Centers for Disease Control and Prevention. Archived from the original on 16 June 2016. Retrieved 14 June 2016.
- ↑ Emmeluth, Donald (2010). Botulism. Infobase Publishing. p. 38. ISBN 978-1-60413-235-9. Archived from the original on 2017-01-01.
{{cite book}}: Unknown parameter|name-list-format=ignored (|name-list-style=suggested) (help) - ↑ "Botulinum toxin as a biological weapon: medical and public health management". JAMA. 285 (8): 1059–70. February 2001. doi:10.1001/jama.285.8.1059. PMID 11209178.
{{cite journal}}: Invalid|display-authors=6(help) - ↑ Oxford Textbook of Medicine, 4th Ed., Section 7.55
- ↑ "Update of Safety Review of OnabotulinumtoxinA (marketed as Botox/Botox Cosmetic), AbobotulinumtoxinA (marketed as Dysport) and RimabotulinumtoxinB (marketed as Myobloc)". 15 November 2017. Archived from the original on 2017-11-15. Retrieved 29 December 2019.
- ↑ "ETOX 80E -Botulism". University of California, Santa Cruz. Archived from the original on 2013-05-09. Retrieved 2014-02-12.
- ↑ "A Novel Botulinum Neurotoxin, Previously Reported as Serotype H, Has a Hybrid-Like Structure With Regions of Similarity to the Structures of Serotypes A and F and Is Neutralized With Serotype A Antitoxin". The Journal of Infectious Diseases. 213 (3): 379–85. February 2016. doi:10.1093/infdis/jiv327. PMC 4704661. PMID 26068781.
{{cite journal}}: Invalid|display-authors=6(help) - ↑ "Survey of the U.S. Gulf Coast for the presence of Clostridium botulinum". Applied Microbiology. 15 (3): 629–36. May 1967. doi:10.1128/aem.15.3.629-636.1967. PMC 546991. PMID 5340653.
- ↑ "Botulism". WHO. Archived from the original on 2014-02-16. Retrieved 2014-02-12.
- ↑ "Foodborne Botulism FAQ". Food Safety Authority of Ireland. November 15, 2011. Archived from the original on May 21, 2014. Retrieved 2014-05-20.
- ↑ "Guidance for Industry: Refrigerated Carrot Juice and Other Refrigerated Low-Acid Juices". FDA. June 2007. Archived from the original on 2015-09-24.
- ↑ "Honey and other environmental risk factors for infant botulism". The Journal of Pediatrics. 94 (2): 331–6. February 1979. doi:10.1016/S0022-3476(79)80863-X. PMID 368301.
- ↑ U.S. Food and Drug Administration. "Bad Bug Book: Foodborne Pathogenic Microorganisms and Natural Toxins Handbook Clostridium botulinum". Archived from the original on 29 November 2012. Retrieved 12 January 2013.
- ↑ Schneider, Keith R.; Silverberg, Rachael; Chang, Alexandra; Goodrich Schneider, Renée M. (9 January 2015). "Preventing Foodborne Illness: Clostridium botulinum". edis.ifas.ufl.edu (in ഇംഗ്ലീഷ്). University of Florida IFAS Extension. Archived from the original on 8 February 2017. Retrieved 7 February 2017.
- ↑ "What next for botulism vaccine development?". Expert Review of Vaccines. 12 (5): 481–92. May 2013. doi:10.1586/erv.13.37. PMID 23659297.
- ↑ "Vaccines against Botulism". Toxins. 9 (9): 268. September 2017. doi:10.3390/toxins9090268. PMC 5618201. PMID 28869493.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "Botulism: Treatment Overview for Clinicians". U.S. Centers for Disease Control and Prevention (CDC). 2006. Archived from the original on 4 March 2016. Retrieved 13 January 2016.
- ↑ "Botulism: the challenge of diagnosis and treatment". Reviews in Neurological Diseases. 3 (4): 182–9. 2006. PMID 17224901.
- ↑ "Efficacy of Antitoxin Therapy in Treating Patients With Foodborne Botulism: A Systematic Review and Meta-analysis of Cases, 1923-2016". Clinical Infectious Diseases. 66 (suppl_1): S43–S56. 2018. doi:10.1093/cid/cix815. PMC 5850555. PMID 29293927.
{{cite journal}}: Invalid|display-authors=6(help) - ↑ "Botulism Prognosis". Medical Life Sciences. 2009-12-02. Retrieved 8 February 2019.
ബാഹ്യകണ്ണികൾ[തിരുത്തുക]
| Classification | |
|---|---|
| External resources |
- അമേരിക്കൻ ഐക്യനാടുകളിലെ ബോട്ടുലിസം, 1889–1996. എപ്പിഡെമിയോളജിസ്റ്റുകൾ, ക്ലിനിക്കുകൾ, ലബോറട്ടറി ടെക്നീഷ്യൻമാർ എന്നിവരുടെ കൈപ്പുസ്തകം. രോഗ നിയന്ത്രണത്തിനും പ്രതിരോധത്തിനുമുള്ള കേന്ദ്രങ്ങൾ. സാംക്രമിക രോഗങ്ങൾക്കുള്ള ദേശീയ കേന്ദ്രം, ബാക്ടീരിയ, മൈക്കോട്ടിക് രോഗങ്ങളുടെ വിഭജനം 1998.
- എൻഎച്ച്എസ് ചോയ്സുകൾ
- സിഡിസി ബോട്ടുലിസം: ക്ലിനിക്കുകൾക്കായുള്ള നിയന്ത്രണ നടപടികളുടെ അവലോകനം
- യൂണിവേഴ്സിറ്റി ഓഫ് കാലിഫോർണിയ, സാന്താക്രൂസ് എൻവയോൺമെന്റൽ ടോക്സിക്കോളജി - ബോട്ടുലിസം Archived 2013-05-09 at the Wayback Machine.
- സിഡിസി ബോട്ടുലിസം പതിവുചോദ്യങ്ങൾ
- എഫ്ഡിഎ ക്ലോസ്ട്രിഡിയം ബോട്ടുലിനം മോശം ബഗ് ബുക്ക് Archived 2017-04-06 at the Wayback Machine.
- യുഎസ്ജിഎസ് ഏവിയൻ ബോട്ടുലിസം Archived 2018-10-20 at the Wayback Machine.
